The Development of a Telemedicine-Based Care Model for Older Adults with Diabetes in Primary Healthcare Settings
Keywords:
Care for Older Adults, Diabetes, Telemedicine, Primary Healthcare ServicesAbstract
This mixed-methods research and development aimed to examine the current situation, develop, and evaluate the effects of a telemedicine-based care model for older adults with diabetes in primary healthcare settings. The study was conducted in three phases: 1) an assessment of the existing situation of diabetes care among older adults using both quantitative and qualitative data collection, 2) the development of a telemedicine-based care model for older adults with diabetes in primary healthcare units, with content validity evaluated by five experts, yielding a high level of appropriateness, and 3) the testing of the developed model among 30 older adults with diabetes in Suratthani province. Research instruments included a blood glucose record form, a quality-of-life questionnaire, and a satisfaction assessment form. Data were analyzed using frequency, percentage, and paired t-test statistics. Results were as follows.
1. Telemedicine plays a crucial role in the care of older adults with diabetes, particularly for those living in remote areas or areas with physician shortages, as it improves access to care, reduces financial burden, and shortens travel time. Telemedicine services should be designed to support diabetes management while considering the limitations of older adults and the long-term nature of diabetes care. Survey results indicated that most healthcare personnel expressed a strong need for advanced telemedicine services for older adults with diabetes.
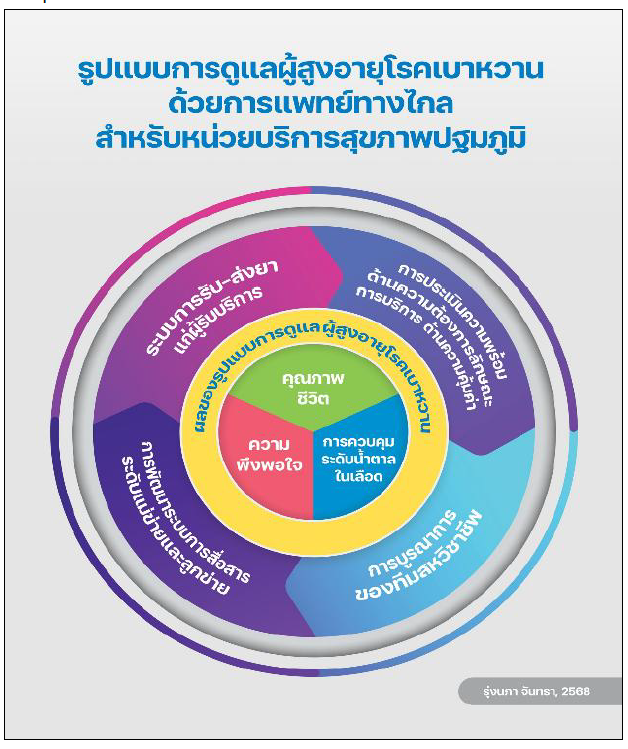
2. The telemedicine-based care model for primary healthcare settings comprised four components: 1) assessment of patient readiness, needs, cost-effectiveness, and technological capacity, 2) integration of a multidisciplinary team, 3) development of a communication system, and 4) a medication delivery and distribution system.
3. Older adults with diabetes who participated in the telemedicine model demonstrated improved blood glucose control, reported good quality of life, and expressed high levels of satisfaction with the telemedicine services.
Telemedicine should be supported and integrated into primary healthcare systems to enhance the efficiency of diabetes care among older adults and to reduce time and financial burdens on caregivers, with careful consideration of local contextual readiness.
References
ณาตยา โสนน้อย, อุษาวดี อัศดรวิเศษ, ประภาพรรณ ปุ่นอุดม, นงนุช เตชะวีรากร และเสรี สิงหถนัดกิจ. (2565). ผลของการบูรณาการสหสาขาวิชาชีพติดตามผู้ป่วยที่ได้รับการผ่าตัดทาทางเบี่ยงหลอดเลือดหัวใจด้วยโปรแกรม Telehealth ต่อความสามารถในการปฏิบัติกิจวัตรประจำวัน การกลับเข้านอน โรงพยาบาลซ้ำและความพึงพอใจของทีมสหสาชาวิชาชีพ. วารสารพยาบาลโรคหัวใจและทรวงอก, 33(2), 84-100. https://he02.tci-thaijo.org/index.php/journalthaicvtnurse/article/view/253894
เนตรชนก จุละวรรณโณ. (2561). ประสิทธิผลการจัดระบบบริการสุขภาพโดยทีมสหวิชาชีพเคลื่อนที่ในการดูแลผู้ป่วยเบาหวาน/ความดันโลหิตสูง. วารสารพยาบาลศาสตร์ มหาวิทยาลัยสยาม, 19(36), 21-34. https://he01.tci-thaijo.org/index.php/nursingsiamjournal/issue/view/18562
วิภาวัณย์ อรรณพพรชัย และชวภณ กิจหิรัญกุล. (2564). การประยุกต์ใช้ระบบการแพทย์ทางไกลเพื่อการพัฒนา คุณภาพการให้บริการทางการแพทย์ฉุกเฉินทางไกลในชนบท. วารสารวิจัยมหาวิทยาลัยเวสเทิร์น มนุษยศาสตร์และสังคมศาสตร์, 7(3), 258- 271. https://so04.tci-thaijo.org/index.php/WTURJ/article/view/256231
ศิริวรรณ พิทยรังสฤษฏ์, เรนู การ์ก, สิริกร ขุนศรี, สุขเกษม เทพสิทธิ์, ณัฐธิวรรณ พันธ์มุง และธิดารัตน์ อภิญญา. (2561). สถานการณ์การดำเนินงานด้านการป้องกันควบคุมโรคไม่ติดต่อ (NCDs). พิมพ์ครั้งที่ 1. นนทบุรี. สำนักโรคไม่ติดต่อ กรมควบคุมโรค กระทรวงสาธารณสุข.
ศิศิรา ดอนสมัคร, พัทธรา ลีฬหวรงค์, กุนที พลรักดี, ภคนันท์ อังกาบ, พรธิดา หัดโนนตุ่น, จุฑามาศ พราวแจ้ง, และคณะ. (2567). ระบบแพทย์ทางไกลในการดแลผู้ป่วยนอกสูงอายุในสถานการณ์ระบาดโรคโควิด-19: การศึกษาเชิงคุณภาพ. ว. เภสัชศาสตร์อีสาน, 20(1), 13-27. https://he01.tci-thaijo.org/index.php/IJPS/article/view/43412
สมาคมโรคเบาหวาน. (2561). แนวทางเวชปฏิบัติสำหรับโรคเบาหวาน พ.ศ. 2560. พิมพ์ครั้งที่ 3 ปทุมธานี: บริษัทร่มเย็น มีเดีย จำกัด.
สำนักโรคไม่ติดต่อ กรมควบคุมโรค กระทรวงสาธารณสุข. (2561). สถานการณ์การดำเนินงานด้านการป้องกันควบคุมโรคไม่ติดต่อ (NCDs) สืบค้นเมื่อ 25 พฤศจิกายน 2561 จาก http://thaincd.com
สุวัฒน์ มหันนิรันดร์กุล, วิระวรรณ ตันติพิวัฒนสกุล, วนิดา พุ่มไพศาลชัย, กรองจิตต์ วงศ์สุวรรณ และราณี พรมานะ- จิรังกุล. (2540). เปรียบเทียบตัวชี้วัดคุณภาพชีวิตของ WHO 100 ตัวชี้วัด. เชียงใหม่: โรงพยาบาลสวนปรุง.
Best, J. W. (1977). Research in Education. Englewood Cliffs, New Jersy: Pretice Hall.
Cohen J. (1988). Statistical Power Analysis for Behavioral Sciences. 2nd ed. Hillsdale, New Jersey: Lawrence Erlbaum Associates; 1988.
Hsieh, H-F., & Shannon, S. E. (2005). Three approaches to qualitative content analysis. Qualitative Health Research, 15(9), 1277-1288.
Lee, J. Y., Kim, H. R., Park, S. Y., & Choi, J. (2022). Effectiveness of telehealth-based individualized diabetes management on glycemic control and self-care behaviors among older adults with type 2 diabetes. Journal of Telemedicine and Telecare, 28(6), 452–460. https://doi.org/10.1177/1357633X211000123
Lincoln, Y. S., & Guba, E. (1985). Naturalistic Inquiry. Sage.
Mullur, R. S., Hsiao, J. S., & Mueller, K. (2022). Telemedicine in diabetes care. Am Fam Physician, 105(3), 281–288.
Ross, J., Stevenson, F., Lau, R., & Murray, E. (2016). Factors that influence the implementation of e-health: a systematic review of systematic reviews (an update). Implementation science : IS, 11(1), 146. https://doi.org/10.1186/s13012-016-0510-7
Stufflebeam, D. L. & Coryn, C.L.S. (2014). Evaluation: Theory, Models and Applications. (2nd ed). San Francisco: Jossey-Bass.
Wrotek, M., & Kalbarczyk, M. (2023). Predictors of long-term care use -informal home care recipients versus private and public facilities residents in Poland. BMC Geriatric, 23(1), 512-518. doi: 10.1186/s12877-023-04216-2.
Downloads
Published
Issue
Section
License
Copyright (c) 2026 The Southern College Network Journal of Nursing and Public Health

This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
1. บทความหรือข้อคิดเห็นใด ๆ ที่ปรากฏในวารสารเครือข่าย วิทยาลัยพยาบาลและการสาธารณสุขภาคใต้ ที่เป็นวรรณกรรมของผู้เขียน บรรณาธิการหรือเครือข่ายวิทยาลัยพยาบาลและวิทยาลัยการสาธารณสุขภาคใต้ ไม่จำเป็นต้องเห็นด้วย
2. บทความที่ได้รับการตีพิมพ์ถือเป็นลิขสิทธิ์ของ วารสารเครือข่ายวิทยาลัยพยาบาลและการสาธารณสุขภาคใต้







