การเพิ่มประสิทธิภาพการทำนายภาวะเบาหวานขณะตั้งครรภ์ด้วยแบบจำลองร่วมของอัตราส่วนนิวโตรฟิลต่อลิมโฟไซต์ ฮีโมโกลบิน และอายุมารดาของหญิงตั้งครรภ์ในภาคใต้
คำสำคัญ:
เบาหวานขณะตั้งครรภ์, อัตราส่วนนิวโตรฟิลต่อลิมโฟไซต์, ระดับฮีโมโกลบิน, อายุมารดา, แบบจำลองการทำนายร่วมบทคัดย่อ
การศึกษาย้อนหลังนี้มีวัตถุประสงค์เพื่อประเมินประสิทธิภาพในการวินิจฉัยของค่า NLR ระดับฮีโมโกลบิน และอายุมารดา พร้อมทั้งสร้างแบบจำลองการทำนายร่วมเพื่อใช้คัดกรอง GDM ในหญิงตั้งครรภ์ทางภาคใต้ของประเทศไทย จำนวน 180 ราย (กลุ่ม GDM 62 ราย และกลุ่มควบคุม 118 ราย) วิเคราะห์ข้อมูลทั่วไปและค่าพารามิเตอร์ทางโลหิตวิทยา วิเคราะห์ข้อมูลด้วยสถิติเชิงพรรณนา สถิติถดถอยโลจิสติกพหุตัวแปร และวิเคราะห์ด้วยกราฟ ROC (Receiver Operating Characteristic) ผลการวิจัยพบว่า
1. การเปรียบเทียบพารามิเตอร์ทางโลหิตวิทยาพบว่า ระดับฮีโมโกลบินกลุ่ม GDM สูงกว่ากลุ่มปกติ ในขณะที่อัตราส่วน NLR ต่ำกว่ากลุ่มปกติอย่างมีนัยสำคัญทางสถิติ (p-value < .05)
2. การประเมินปัจจัยทำนายด้วยการวิเคราะห์พหุตัวแปร พบว่า อายุมารดา ≥ 30 ปี (aOR = 1.090; 95% CI: 028 - 1.156) ระดับฮีโมโกลบิน ≥ 11.8 g/dL (aOR = 1.710; 95% CI: 1.218 - 2.400) และอัตราส่วน NLR < 3.15 (aOR = 0.632; 95% CI: 0.454 - 0.880) เป็นปัจจัยเสี่ยงอิสระต่อการเกิดภาวะ GDM (p-value < .05)
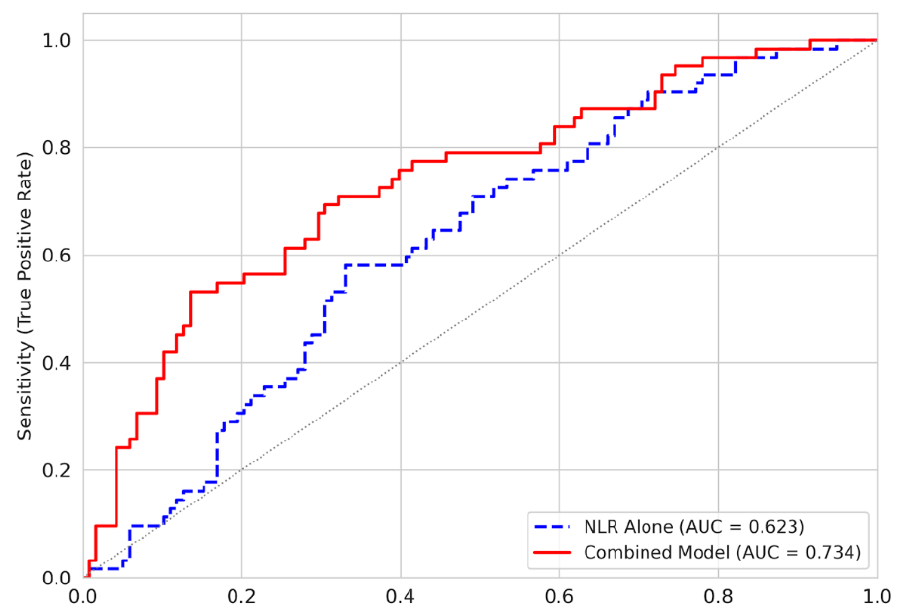
3. การสร้างแบบจำลองการทำนาย GDM พบว่า การใช้ปัจจัยเสี่ยงอิสระร่วมกัน (AUC = 0.734) สามารถจำแนกกลุ่ม GDM ออกจากกลุ่มปกติได้มากกว่าการใช้อัตราส่วน NLR เพียงอย่างเดียว (AUC = 0.623) เมื่อนำมาสร้างแบบประเมินความเสี่ยงอย่างง่ายด้วยช่วงคะแนน 0–5 พบว่า หญิงตั้งครรภ์ที่มีคะแนนสูงสุดเท่ากับ 5 คะแนน มีโอกาสเกิด GDM ร้อยละ 61.1 เมื่อเทียบกับกลุ่มที่มีความเสี่ยงต่ำ (0 คะแนน) ซึ่งสามารถทำนายได้ร้อยละ 20.80
การสร้างแบบจำลองร่วมจากอัตราส่วน NLR ร่วมกับระดับฮีโมโกลบินและอายุมารดา ช่วยเพิ่มความแม่นยำในการทำนาย GDM ได้อย่างมีนัยสำคัญ แบบประเมินความเสี่ยง GDM อย่างง่ายที่พัฒนาขึ้นสามารถใช้เป็นเครื่องมือที่ใช้ได้จริง มีความคุ้มค่า และไม่รุกรานร่างกาย สำหรับการคัดกรองความเสี่ยงเบื้องต้น ซึ่งมีประโยชน์อย่างยิ่งในบริบทที่มีทรัพยากรจำกัด เพื่อคัดกรองหญิงตั้งครรภ์กลุ่มเสี่ยงสูงเข้าสู่กระบวนการวินิจฉัยยืนยันได้อย่างรวดเร็ว
เอกสารอ้างอิง
Abu-Raya, B., Michalski, C., Sadarangani, M., & Lavoie, P. M. (2020). Maternal immunological adaptation during normal pregnancy. Frontiers in Immunology, 11, 575197. doi.org/10.3389/fimmu.2020.575197
American Diabetes Association. (2020). 2. Classification and diagnosis of diabetes: Standards of Medical Care in Diabetes 2020. Diabetes Care, 43(Supplement 1), S14-S31. doi.org/10.2337/dc20-S002
Bozbay, N., Medinaeva, A., Akyürek, F., & Orgul, G. (2024). The role of first-trimester systemic immune-inflammation index for the prediction of gestational diabetes mellitus. Revista da Associação Médica Brasileira, 70, e20240532. doi.org/10.1590/1806-9282.20240532
Duo, Y., Song, S., Qiao, X., Zhang, Y., Xu, J., Zhang, J., et al., (2024). The association of hematological parameters in early and middle pregnancy with the risk of gestational diabetes mellitus. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy, 17, 633-646. doi:org/10.2147/DMSO.S445927
Fagninou, A. M., Nekoua, M. P., Fiogbe, S. E. M., Moutairou, K., & Yessoufou, A. (2022). Predictive value of immune cells in the risk of gestational diabetes mellitus: A pilot study. Frontiers in Clinical Diabetes and Healthcare, 3, 10012146. doi.org/10.3389/fcdhc.2022.819164
Georgieff, M. K. (2020). Iron deficiency in pregnancy. American Journal of Obstetrics and Gynecology, 223(4), 516–524. doi.org/10.1016/j.ajog.2020.03.006
Kampmann, U., Madsen, L. R., Skajaa, G. O., Iversen, D. S., Moeller, N., & Ovesen, P. (2015). Gestational diabetes: a clinical update. World Journal of Diabetes, 6(8), 1065. doi:10.4239/wjd.v6.i8.1065
Kanthiya, K., Luangdansakul, W., Wacharasint, P., Prommas, S., & Smanchat, B. (2013). Prevalence of gestational diabetes mellitus and pregnancy outcomes in women with risk factors diagnosed by IADPSG criteria at Bhumibol Adulyadej Hospital. Thai Journal of Obstetrics and Gynaecology, 21(4), 141-149.
Lao, T. T., Ho, L. F., Chan, P. L., & So, L. F. (2002). Maternal hemoglobin and risk of gestational diabetes mellitus in Chinese women. Obstetrics & Gynecology, 99(5), 807-812. doi.org/10.1016/S0029-7844(02)01941-5
Li, Y., Ren, X., He, L., Li, J., Zhang, S., & Chen, W. (2020). Maternal age and the risk of gestational diabetes mellitus: A systematic review and meta-analysis of over 120 million participants. Diabetes Research and Clinical Practice, 162, 108044. doi.org/10.1016/j.diabres.2020.108044
Metzger, B. E., Gabbe, S. G., Persson, B., Lowe, L. P., Dyer, A. R., Oats, J. J., et al., (2010). International association of diabetes and pregnancy study groups recommendations on the diagnosis and classification of hyperglycemia in pregnancy: response to Weinert. Diabetes Care, 33(7), e98-e98. doi:org/10.2337/dc09-1848
Moon, J. H., Jang, H. C., & Kim, H. (2022). Gestational diabetes mellitus: Diagnostic approaches and maternal-offspring complications. Diabetes & Metabolism Journal, 46(1), 3-14. doi.org/10.4093/dmj.2021.0335
Ogurtsova, K., Guariguata, L., Barengo, N. C., Ruiz, P. L. D., Sacre, J. W., Karuranga, S., et al. (2022). IDF diabetes Atlas: Global estimates of undiagnosed diabetes in adults for 2021. Diabetes Research and Clinical Practice, 183, 109118. doi:org/10.1016/j.diabres.2021.109118
Phaloprakarn, C., & Tangjitgamol, S. (2008). Impact of high maternal hemoglobin at first antenatal visit on pregnancy outcomes. Journal of Perinatal Medicine, 36(2), 115-119. doi:10.1515/JPM.2008.018
Plows, J. F., Stanley, J. L., Baker, P. N., Reynolds, C. M., & Vickers, M. H. (2018). The pathophysiology of gestational diabetes mellitus. International Journal of Molecular Sciences, 19(11), 3342. doi:org/10.3390/ijms19113342
Sahin, M., Oguz, A., Tüzün, D., Işiktaş, O., Işiktaş, S., Ülgen, C., et al., (2022). A new marker predicting gestational diabetes mellitus: First trimester neutrophil/lymphocyte ratio. Medicine, 101(36), e30514. doi:10.1097/MD.0000000000030511
Sirirat, S., Boriboonhirunsarn, D., Ruangvutilert, P., & Yapan, P. (2022). Prevalence of gestational diabetes mellitus among women with lower risk for gestational diabetes in Siriraj Hospital. Thai Journal of Obstetrics and Gynaecology, 30(5), 313-320. doi:org/10.14456/tjog.2022.37
Tiongco, R. E., Arceo, E., Clemente, B., & Pineda-Cortel, M. R. (2019). Association of maternal iron deficiency anemia with the risk of gestational diabetes mellitus: a meta-analysis. Archives of Gynecology and Obstetrics, 299(1), 89-95. doi.org/10.1007/s00404-018-4932-0
Yang, K., Yang, Y., Pan, B., Fu, S., Cheng, J., & Liu, J. (2022). Relationship between iron metabolism and gestational diabetes mellitus: A systemic review and meta-analysis. Asia Pacific Journal of Clinical Nutrition, 31(2), 242-254. doi:10.6133/apjcn.202206_31(2).0010.
Yilmaz, H., Celik, H. T., Namuslu, M., Inan, O., Onrat, E., Bilgic, M. A., et al. (2014). Benefits of the neutrophil-to-lymphocyte ratio for the prediction of gestational diabetes mellitus in pregnant women. Experimental and Clinical Endocrinology & Diabetes, 122(01), 39-43. doi: 10.1055/s-0033-1361087
Zhang, C., & Catalano, P. (2021). Screening for gestational diabetes. JAMA, 326(6), 487–489. doi.org/10.1001/jama.2021.12190
ดาวน์โหลด
เผยแพร่แล้ว
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2026 วารสารเครือข่ายวิทยาลัยพยาบาลและการสาธารณสุขภาคใต้

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
1. บทความหรือข้อคิดเห็นใด ๆ ที่ปรากฏในวารสารเครือข่าย วิทยาลัยพยาบาลและการสาธารณสุขภาคใต้ ที่เป็นวรรณกรรมของผู้เขียน บรรณาธิการหรือเครือข่ายวิทยาลัยพยาบาลและวิทยาลัยการสาธารณสุขภาคใต้ ไม่จำเป็นต้องเห็นด้วย
2. บทความที่ได้รับการตีพิมพ์ถือเป็นลิขสิทธิ์ของ วารสารเครือข่ายวิทยาลัยพยาบาลและการสาธารณสุขภาคใต้







