คุณภาพชีวิตของผู้ป่วยโรคเรื้อรังที่ได้รับการดูแลแบบผสมผสาน
คำสำคัญ:
คุณภาพชีวิต , ผู้ป่วยโรคเรื้อรัง , การดูแลแบบผสมผสาน , การแพทย์แผนไทยบทคัดย่อ
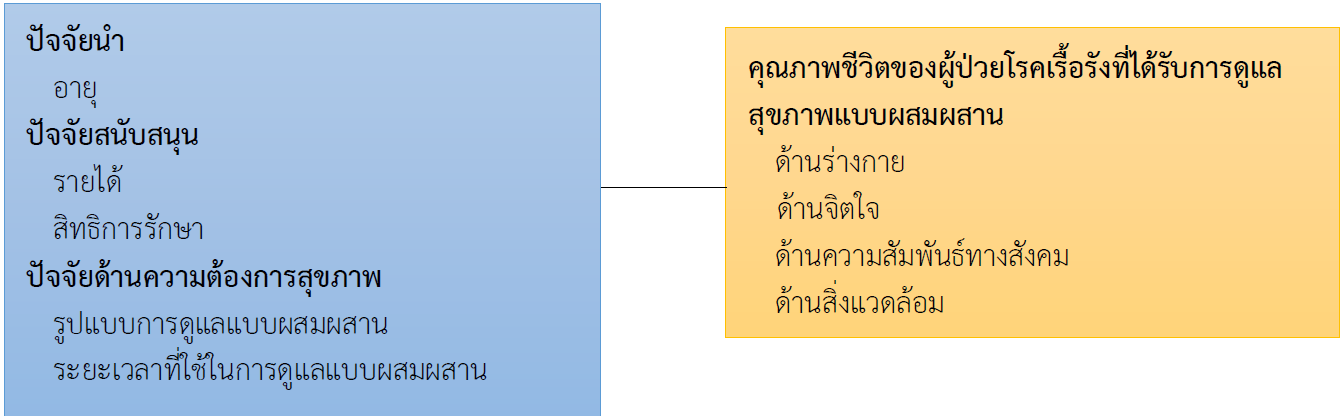
การศึกษาเชิงพรรณนาครั้งนี้มีวัตถุประสงค์เพื่อศึกษาระดับคุณภาพชีวิตของผู้ป่วยโรคเรื้อรังที่ได้รับการดูแลแบบผสมผสาน และเปรียบเทียบระดับคุณภาพชีวิตของผู้ป่วยโรคเรื้อรังที่ได้รับการดูแลแบบผสมผสานจำแนกตามอายุ รายได้ สิทธิการรักษา รูปแบบการดูแลแบบผสมผสาน และระยะเวลาที่ใช้การดูแลแบบผสมผสาน กลุ่มตัวอย่างเป็นผู้ป่วยโรคเรื้อรังที่ได้รับการดูแลแบบผสมผสานในคลินิกแพทย์แผนไทยและการแพทย์ทางเลือก จำนวน 175 คน คำนวณด้วยโปรแกรม G*Power คัดเลือกกลุ่มตัวอย่างแบบสุ่มอย่างง่าย เครื่องมือที่ใช้ คือ 1) แบบสอบถามข้อมูลทั่วไป 2) แบบสอบถามการใช้การดูแลสุขภาพแบบผสมผสาน 3) แบบสอบถามระดับคุณภาพชีวิต ผ่านการตรวจสอบความตรงเชิงเนื้อหาจากผู้ทรงคุณวุฒิ 3 ท่าน ได้ค่า CVI เท่ากับ .84 และทดสอบค่าความเที่ยงใช้สัมประสิทธิ์อัลฟาของครอนบาคได้ .86 วิเคราะห์ข้อมูลโดยใช้สถิติเชิงพรรณนาและ One-way ANOVA ทดสอบรายคู่ด้วยวิธี Scheffe ผลวิจัย พบว่า
1. ระดับคุณภาพชีวิตของผู้ป่วยโรคเรื้อรังที่ได้รับการดูแลแบบผสมผสานโดยรวมอยู่ในระดับปานกลาง (M = 3.30, SD = 0.42)
2. ผู้ป่วยโรคเรื้อรังที่ได้รับการดูแลแบบผสมผสานที่มีรูปแบบการดูแลต่างกัน มีคุณภาพชีวิตแตกต่างกันอย่างมีนัยสำคัญทางสถิติที่ระดับ .05 (F = 4.477, p-value = .013) โดยผู้ป่วยที่ได้รับการดูแลแบบผสมผสานในรูปแบบการบำบัดแบบชีวภาพ (M = 3.45, SD = 0.45) มีคะแนนคุณภาพชีวิตมากกว่าผู้ป่วยที่ได้รับการดูแลแบบผสมผสานในรูปแบบการดูแลด้วยระบบร่างกายและจิตใจ (M = 3.22, SD = 0.42) อย่างมีนัยสำคัญทางสถิติที่ระดับ .05 ส่วนตัวแปรอายุ รายได้ สิทธิการรักษา และระยะเวลาที่ใช้ในการดูแลไม่แตกต่างกัน
ดังนั้น หน่วยบริการด้านแพทย์ทางเลือกควรให้ข้อมูลและคำปรึกษาแก่ผู้ป่วยเพื่อให้สามารถเลือกใช้บริการการดูแลสุขภาพแบบผสมผสานได้หลายรูปแบบ
เอกสารอ้างอิง
Andersen, R. M. (1995). Revisiting the behavioral model and access to medical care: does It matter?. Journal of Health and Social Behavior, 36, 1-8. doi.org/10.2307/2137284
Aphisamacharayothin, P. (2018). Chronic patients and integrated medicine. RMUTI Journal Humanities and Social Sciences, 5(2), 150–156. (in Thai)
Chompoopan, W., Chompoopan, W., Kechit, T., Seedaket, S., Niponchai, S., & Eungpinichpong, W. (2022). The effect of an elderly care program on anxiety and health-related quality of life. The Southern College Network Journal of Nursing and Public Health, 9(2), 208-219. (in Thai)
Jiraratsatit, K., & Samakkeekarom, R. (2020). Thai traditional medicine and conventional medicine service for non-communicable diseases: case studies for integrative treatment. Thai Journal of Public Health, 50(2), 198-210. (in Thai)
Mahatnirunkul, S., Tuntipivatanaskul, W., & Pumpisanchai, W. (1998). Comparison of the WHOQOL100 and the WHOQOL-BREF (26 items). Journal of Mental Health of Thailand, 5, 4-15. (in Thai)
Nailwal, D., B, V. R., & Gupta, A. (2021). Patterns and predictors of complementary and alternative medicine use in people presenting with the non-communicable disease in an urban health facility, North India. Journal of Public Health Research, 10(1), 2109. doi.org/10.4081/jphr.2021.2109
National Center for Complementary and Alternative Medicine. (2005). Classification of Complementary and Alternative Medical Practices. NCCAM Publication. Retrieved October 10, 2024 from http:// nccam.nih.gov/health/whatiscam/index/htm.
Peltzer, K., & Pengpid, S. (2019). The use of herbal medicines among chronic disease patients in Thailand: a cross-sectional survey. Journal of Multidisciplinary Healthcare, 12, 573–582. doi.org/10.2147/JMDH.S212953
Petchsuk, R., & Cheevakasemsook, A. (2024). Seamless healthcare services in the new normal era:
Challenges for health teams. Journal of Nursing and Health Innovation, 1(1), 1-13. (in Thai)
Polit, D. F., & Beck, C. T. (2017). Nursing Research Generating and Assessing Evidence for Nursing Practice (10th ed.). Wolters Kluwer.
Praditbatuka, C., & Toemklinchan, W. (2021). Quality of life among the elderly using alternative medicine through acupuncture at Buddhachinaraj medical center, Srinakharinwirot university. Srinakharinwirot Research and Development Journal (Humanities and Social Sciences), 13(25), 25–36. (in Thai)
Pragodpol, P., Suwannaka, Y., Chaiyarit, A., Sosoem, B., Seethan, S., Sroisrisawat, M., et al. (2015). Quality of Life of Chronic Disease Patients With and Without Complications and Guidelines for Improving Quality of Life of Chronic Disease Patients. Health Systems Research Institute (HSRI). Retrieved July 12, 2025 from https://kb.hsri.or.th/dspace/handle/11228/4371 (in Thai)
Prasopthum, A., Insawek, T., & Pouyfung, P. (2022). Herbal medicine use in Thai patients with type 2 diabetes mellitus and its association with glycemic control: A cross-sectional evaluation. Heliyon, 8(10), e10790. doi.org/10.1016/j.heliyon.2022.e10790
Sombunrattanachoke, T., & Lomthaisong, W. (2020). The comparison of quality of life for the elderly in eastern economic corridor (EEC). RRBR Journal, 14(2), 12-22. (in Thai)
Srisaard, B. (2017). Preliminary Research (10th ed.). Suviriyasarn. (in Thai)
World Health Organization [WHO]. (2022). Noncommunicable Diseases. World Health Organization. Retrieved July 12, 2025 from https://www.who.int/news-room/fact-sheets/detail/noncommunicable-diseases
ดาวน์โหลด
เผยแพร่แล้ว
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2025 วารสารเครือข่ายวิทยาลัยพยาบาลและการสาธารณสุขภาคใต้

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
1. บทความหรือข้อคิดเห็นใด ๆ ที่ปรากฏในวารสารเครือข่าย วิทยาลัยพยาบาลและการสาธารณสุขภาคใต้ ที่เป็นวรรณกรรมของผู้เขียน บรรณาธิการหรือเครือข่ายวิทยาลัยพยาบาลและวิทยาลัยการสาธารณสุขภาคใต้ ไม่จำเป็นต้องเห็นด้วย
2. บทความที่ได้รับการตีพิมพ์ถือเป็นลิขสิทธิ์ของ วารสารเครือข่ายวิทยาลัยพยาบาลและการสาธารณสุขภาคใต้







