ผลของโปรแกรมการเสริมสร้างการรับรู้ความสามารถแห่งตนต่อความตั้งใจ ในการเลิกสารเสพติดของผู้ป่วยโรคจิตจากเมทแอมเฟตามีน
คำสำคัญ:
ผู้ป่วยโรคจิตจากเมทแอมเฟตามีน, โปรแกรมการเสริมสร้างการรับรู้ความสามารถแห่งตน, ความตั้งใจในการเลิกสารเสพติดบทคัดย่อ
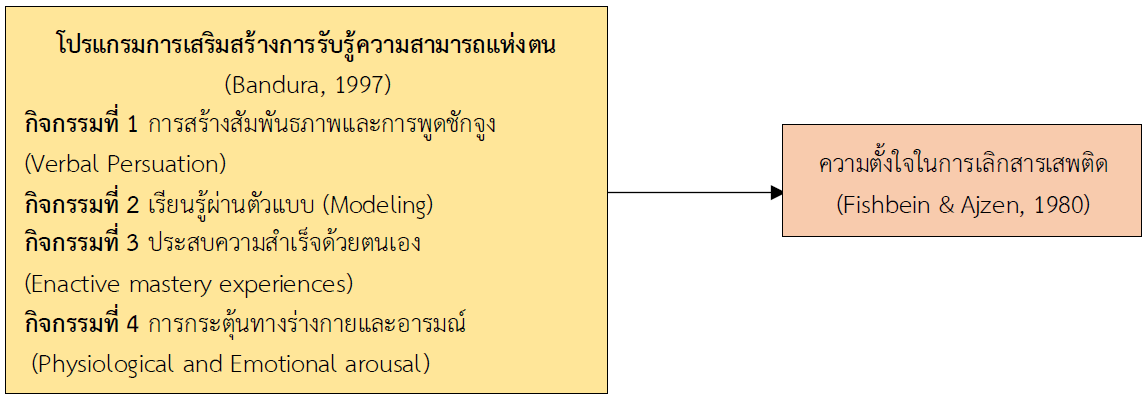
การวิจัยกึ่งการทดลองแบบ Multiple Time Series Design โดยมีการวัดซ้ำตามระยะเวลาที่ศึกษา มีวัตถุประสงค์เพื่อเปรียบเทียบ 1) ความตั้งใจในการเลิกสารเสพติดของผู้ป่วยโรคจิตจากเมทแอมเฟตามีนก่อนและหลังได้รับโปรแกรมการเสริมสร้างการรับรู้ความสามารถแห่งตน และ 2) ความตั้งใจในการเลิกสารเสพติดของผู้ป่วยโรคจิตจากเมทแอมเฟตามีน ระหว่างกลุ่มที่ได้รับโปรแกรมการเสริมสร้างการรับรู้ความสามารถแห่งตน และกลุ่มที่ได้รับการพยาบาลตามปกติ กลุ่มตัวอย่างคือ ผู้ป่วยโรคจิตจากเมทแอมเฟตามีนอายุ 20 - 59 ปี ทั้งเพศชาย และเพศหญิง เข้ารับการรักษาแบบผู้ป่วยใน โรงพยาบาลจิตเวชสงขลาราชนครินทร์ และมีคุณสมบัติตามเกณฑ์ที่กำหนด จำนวน 60 คน ได้รับการจับคู่ด้วยเพศและอายุ แล้วจับฉลากสุ่มเข้ากลุ่มทดลอง และกลุ่มควบคุม กลุ่มละ 30 คน กลุ่มทดลองได้รับโปรแกรมการเสริมสร้างการรับรู้ความสามารถแห่งตน ส่วนกลุ่มควบคุมได้รับการพยาบาลปกติ เครื่องมือที่ใช้ในการวิจัย ได้แก่ โปรแกรมการเสริมสร้างการรับรู้ความสามารถแห่งตน และแบบวัดความตั้งใจในการเลิกสารเสพติด เครื่องมือทุกชุดผ่านการตรวจสอบความตรงเชิงเนื้อหาจากผู้ทรงคุณวุฒิ จำนวน 3 คน ตรวจสอบค่าความเที่ยงของแบบวัดความตั้งใจในการเลิกสารเสพติดโดยใช้สูตรสัมประสิทธิ์แอลฟาของครอนบาค เท่ากับ .82 โดยมีช่วงเวลาเก็บรวบรวมข้อมูล 3 ช่วง ได้แก่ ก่อนการทดลอง หลังการทดลองเสร็จสิ้นทันที และระยะติดตามผล 1 เดือน วิเคราะห์ข้อมูลใช้สถิติเชิงพรรณนา สถิติ Chi-square Fisher’s exact test สถิติ Independent t-test สถิติ Repeated Measures ANOVA สถิติ Greenhouse-Geisser และสถิติ Huynh-Feldt ผลการวิจัยพบว่า
1. ความตั้งใจในการเลิกสารเสพติดของผู้ป่วยโรคจิตจากเมทแอมเฟตามีนในกลุ่มทดลองที่ได้รับโปรแกรมการเสริมสร้างการรับรู้ความสามารถแห่งตน สูงกว่าก่อนได้รับโปรแกรม อย่างมีนัยสำคัญทางสถิติที่ระดับ .001
2. ความตั้งใจในการเลิกสารเสพติดของผู้ป่วยโรคจิตจากเมทแอมเฟตามีนในกลุ่มทดลองที่ได้รับโปรแกรมการเสริมสร้างการรับรู้ความสามารถแห่งตน สูงกว่ากลุ่มควบคุมที่ได้รับการพยาบาลปกติ อย่างมีนัยสำคัญทางสถิติที่ระดับ .05
ควรนำโปรแกรมการเสริมสร้างการรับรู้ความสามารถแห่งตน เป็นแนวทางปฏิบัติในการบำบัดผู้ป่วยโรคจิตจากเมทแอมเฟตามีน และกำหนดนโยบายลงสู่การปฏิบัติอย่างชัดเจนตลอดจนมีการติดตามประเมินผลอย่างเป็นระบบ เพื่อให้ผู้ป่วยได้รับการดูแลที่มีประสิทธิภาพ
เอกสารอ้างอิง
Alexander, P. D., Gicas, K. M., Willi, T. S., Kim, C. N., Boyeva, V., Procyshyn, R. M., et. al. (2017). A comparison of psychotic symptoms in subjects with methamphetamine versus cocaine dependence. Psychopharmacology, 234, 1535-1547.
Bandura, A. (1977). Social Learning. New Jersey: Prentice-Hall.
Bandura, A. (1997). The anatomy of stages of change. American Journal of Health Promotion: AJHP, 12(1), 8-10.
Chokrung, P., Hengudomsub, P., Vatanasin, D., & Pratoomsri, W. (2016). The effect of program to enhance perceived drug abstinence self-efficacy on intention to drug abstinence among persons with amphetamine dependence. Journal of Boromarajonani College of Nursing, Bangkok, 32(3), 37-50. (in Thai)
Ezzatpanah, Z., Shariat, S. V., & Tehrani-Doost, M. (2014). Cognitive functions in methamphetamine induced psychosis compared to schizophrenia and normal subjects. Iranian Journal of Psychiatry, 9(3), 152.
Fishbein, M., & Ajzen, I. (1980). Understanding Attitudes and Predicting Social Behavior. New Jersey: Prentice Hall.
Gray, J. R., Grove, S. K., & Sutherland, S. (2017). The Practice of Nursing Research. St Louis, Missouri: Elsevier.
Hayaki, J., Conti, M. T., Bailey, G. L., Herman, D. S., Anderson, B. J., & Stein, M. D. (2021). Negative affect-associated drug refusal self-efficacy, illicit opioid use, and medication use following short-term inpatient opioid withdrawal management. Journal of substance abuse treatment, 126, 108309.
Hendianti, G. N., & Uthis, P. (2018). Factors related to methamphetamine relapse risk among clients in the substance rehabilitation center of national narcotics board in west Java, Indonesia. Journal of Health Research, 32(4), 279-287.
Hongtiyanon, T., Tipawong, A., Yodkolkij, L., & Chaleoykitti, S. (2019). The effectiveness of perceived self-efficacy program for assisting adolescences towards behavioral of avoiding narcotics. Royal Thai Army Medical Journal, 72(1), 33-40. (in Thai)
Hussain, M. A., Iudicello, J. E., Morgan, E. E., Kamat, R., Heaton, R. K., Grant, I., et. al. (2021). Apathy is associated with poorer abstinence self-efficacy in individuals with methamphetamine dependence. Addictive Behaviors Reports, 13, 100331.
Kelly, J. F., & Greene, M. C. (2014). Where there’sa will there’sa way: a longitudinal investigation of the interplay between recovery motivation and self-efficacy in predicting treatment outcome. Psychology of Addictive Behaviors, 28(3), 928.
Kenney, S. R., Bailey, G. L., Anderson, B. J., & Stein, M. D. (2017). Heroin refusal self-efficacy and preference for medication-assisted treatment after inpatient detoxification. Addictive Behaviors, 73, 124-128.
Lotrakul, M., & Sukanich, P. (2015). Ramathibody Psychiatry. Bangkok: Department of Psychiatry, Faculty of Medicine, Mahidol University. (in Thai)
Maisto, S. A., Roos, C. R., O'Sickey, A. J., Kirouac, M., Connors, G. J., Tonigan, J. S., et. al. (2015). The indirect effect of the therapeutic alliance and alcohol abstinence self-efficacy on alcohol use and alcohol-related problems in Project MATCH. Alcoholism: Clinical and Experimental Research, 39(3), 504-513.
Majer, J. M., Olson, B. D., Komer, A. C., & Jason, L. A. (2015). Motivation among exoffenders exiting treatment: The role of abstinence self-efficacy. Journal of Offender Rehabilitation, 54(3), 161-174.
Ministry of Public Health. (2020). Health Data Center (HDC). Retrieved November 11, 2020 from https://www.dmh.go.th/report/datacenter/hdc/reds.asp. (in Thai)
Napattaradechanon, K., Phattharasirisomboon, P., & Laokompruittajarn, J. (2023). Effects of a perceived self-efficacy-based smoking reduction program on participatory smoking reduction behaviors among university students addicted to cigarettes. Journal of Health and Nursing Education, 29(2), 1-15. (in Thai)
Sakunpong, N., Choochom, O., & Taephant, N. (2015). Development of abstinent intention scale among substance dependence women. Journal of Nursing and Health Care, 33(3), 144-151. (in Thai)
Sara, G. E., Burgess, P. M., Malhi, G. S., Whiteford, H. A., & Hall, W. C. (2014). Cannabis and stimulant disorders and readmission 2 years after first-episode psychosis. The British Journal of Psychiatry, 204(6), 448-453.
Songkhla Rajanagarindra Psychiatric Hospital. (2023). Medical Record of Persons with Amphetamine Induced Psychosis. Songkhla. (in Thai)
Stevens, A. K., Littlefield, A. K., Blanchard, B. E., Talley, A. E., & Brown, J. L. (2016). Does drinking refusal self-efficacy mediate the impulsivity–problematic alcohol use relation?. Addictive Behaviors, 53, 181-186.
Toeam, A., Lapvongwatana, P., Chansatitporn, N, & Chamroonsawasdi, K. (2016). Predictive factors of amphetamine use among youths in a congested community. Thai Red Cross Nursing Journal, 9(2), 88-103. (in Thai)
United Nations Office on Drugs and Crime. (2019). World Drug Report 2017. New York: United Nations Office on Drugs and Crime.
ดาวน์โหลด
เผยแพร่แล้ว
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2024 วารสารเครือข่ายวิทยาลัยพยาบาลและการสาธารณสุขภาคใต้

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
1. บทความหรือข้อคิดเห็นใด ๆ ที่ปรากฏในวารสารเครือข่าย วิทยาลัยพยาบาลและการสาธารณสุขภาคใต้ ที่เป็นวรรณกรรมของผู้เขียน บรรณาธิการหรือเครือข่ายวิทยาลัยพยาบาลและวิทยาลัยการสาธารณสุขภาคใต้ ไม่จำเป็นต้องเห็นด้วย
2. บทความที่ได้รับการตีพิมพ์ถือเป็นลิขสิทธิ์ของ วารสารเครือข่ายวิทยาลัยพยาบาลและการสาธารณสุขภาคใต้







