รูปแบบการดูแลมารดาตกเลือดหลังคลอดแบบองค์รวม ตึกพิเศษสูตินรีเวชกรรม โรงพยาบาลยะลา
คำสำคัญ:
การพยาบาลแบบองค์รวม, ตกเลือดหลังคลอด, สูตินรีเวชกรรมบทคัดย่อ
การวิจัยและพัฒนามีวัตถุประสงค์ 1) เพื่อศึกษาการดูแลมารดาตกเลือดหลังคลอดแบบองค์รวม 2) เพื่อสร้างรูปแบบการดูแลมารดาตกเลือดหลังคลอดแบบองค์รวม และ 3) เพื่อประเมินความเหมาะสมและความเป็นไปได้ของรูปแบบการดูแลมารดาตกเลือดหลังคลอดแบบองค์รวม ตึกพิเศษสูตินรีเวชกรรม โรงพยาบาลศูนย์ยะลา แบ่งออกเป็น 3 ขั้นตอน 1) ศึกษาการดูแลมารดาตกเลือดหลังคลอดแบบองค์รวม โดยการทบทวนสถิติการตกเลือดหลังคลอด สภาพและแนวทางการดูแลมารดาตกเลือดหลังคลอด กลุ่มตัวอย่างคือ พยาบาลวิชาชีพ ตึกพิเศษสูตินรีเวชกรรม โรงพยาบาลศูนย์ยะลา จำนวน 12 คน เครื่องมือที่ใช้ คือ แบบสอบถามปลายเปิด ตรวจสอบความเที่ยงตรงเชิงเนื้อหาโดยผู้ทรงคุณวุฒิ 3 คน หาค่าดัชนีความเที่ยงตรงเชิงเนื้อหา ได้ระหว่าง 0.67-1.00 วิเคราะห์ข้อมูลด้วยสถิติค่าร้อยละ 2) ขั้นการสร้างรูปแบบฯ โดยการนำข้อมูลที่ได้จากขั้นตอนที่ 1 มายกร่างรูปแบบ และ 3) ขั้นการประเมินความเป็นไปได้ของรูปแบบ โดยผู้เชี่ยวชาญ จำนวน 8 คน เครื่องมือที่ใช้ คือ แบบสอบถามความเหมาะสมและความเป็นไปได้ของรูปแบบ ตรวจสอบความเที่ยงตรงเชิงเนื้อหาโดยผู้ทรงคุณวุฒิ 3 คน หาค่าดัชนีความเที่ยงตรงเชิงเนื้อหา ได้ค่าระหว่าง 0.67-1.00 วิเคราะห์โดยสถิติเชิงพรรณนา ได้แก่ ค่าร้อยละ และค่าเฉลี่ย ผลการวิจัยพบว่า
1. แนวทางในการป้องกันการตกเลือดหลังคลอดแบบองค์รวมในระยะ 2 ชั่วโมงหลังคลอด พบว่า มีแนวทางและไม่ครอบคลุมแบบองค์รวม ร้อยละ 75 แนวทางที่ใช้สามารถป้องกันการตกเลือดหลังคลอด ร้อยละ 58.33 การดูแลเพื่อป้องกันการตกเลือดหลังคลอดมิติด้านร่างกาย ร้อยละ 100 มิติด้านจิตใจ ร้อยละ 100 มิติด้านจิตสังคม ร้อยละ 58.33 และมิติด้านจิตวิญญาณ ร้อยละ 91.67
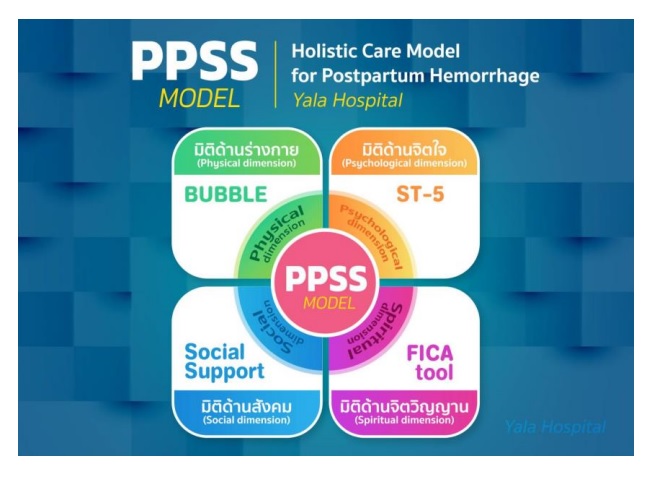
2. รูปแบบการดูแลมารดาตกเลือดหลังคลอดแบบองค์รวม ตึกพิเศษสูตินรีเวชกรรม โรงพยาบาลศูนย์ยะลาคือ PPSS Model
3. ผลการประเมินความเหมาะสมและความเป็นไปได้ของ PPSS Model พบว่า ส่วนใหญ่มีความเหมาะสมและเป็นไปได้ในการนำไปใช้ อยู่ในระดับมาก
หน่วยงานสามารถนำ PPSS Model เป็นแนวทางในการออกแบบการประเมินมารดาตกเลือดหลังคลอดเพื่อดูแลให้ครอบคลุมแบบองค์รวม และใช้เป็นมาตรฐานเดียวกันของหน่วยงานเพื่อให้เกิดประสิทธิภาพและประสิทธิผลสูงสุดต่อมารดาตกเลือดหลังคลอด
เอกสารอ้างอิง
Borneman, T., Ferrell, B. & Puchalski, C. M. (2010). Evaluation of the FICA Tool for Spiritual Assessment. Journal Pain Symptom Manage, 40(2), 163-173.
Bua Son, R. (2022). Research and Development of Educational Innovations. (6th ed). Chulalongkorn University Press. Bangkok. (in Thai).
Carroll, M., Daly, D. & Begley, C. M. (2016). The Prevalence of Women’s Emotional and Physical Health Problems Following a Postpartum Haemorrhage: a Systematic Review. BMC Pregnancy and Childbirth, 16(1), 1-11.
Department of Mental Health, Ministry of Public Health. (2015). Guidelines for Using Mental Health Tools for for Public Health Personnel in Community Hospitals (Chronic Disease Clinic). Agricultural Cooperative Society of Thailand Co., Ltd. Printing House. (in Thai).
House, J. S. (1981). Work Stress and Social Support. Reading, MA: Addison-Wesley. Jasemi M, Valizadeh L, Zamanzadeh V, & Keogh B. (2017). A Concept Analysis of Holistic Care by Hybrid Model. Indian J Palliat Care, 23(1), 71-80.
Keeves, P. J. (1988). Educational Research, Methodology and Measurement: An International Handbook. Oxford: Pergamon Press.
Khaemmanee, T. (2013). Teaching Style A Variety of Choices. (8th ed). Bangkok: Chulalongkorn University.
Maneechan, N. & Jamnam, U. (2017). Effectiveness of Implementing Clinical Nursing Practice Guidelines for Prevention of Early Postpartum Hemorrhage at Ratchaburi Hospital. Regional Medical Journal 11, 31(1), 143-155. (In Thai).
Murray, S. S. & McKinney, E. S. (2014). Pain Management During Childbirth in Foundation of Maternal-Newborn and Women’s Health Nursing. (6th ed). United States of America: Saunders Elsevier.
Panyawong, K. & Pruksunan, P. (2012). Documentation for Learning about Health Care Holistic. Faculty of Arts Community Health Management Program Learning Institute for All. (In Thai).
Pillitteri, A. (2014). Maternal & Child Health Nursing, Care of the Child Bearing & Childrearing Family. (7th ed). Lippincott: Williams, & Wilkins, p.1289.
Queensland Maternity and Neonatal Clinical Guidelines Program. (2012). Primary Postpartum Hemorrhage. Queensland Maternity and Neonatal Clinical Guideline. Retrieved July 20, 2022 from www.health.qld.gov.au/qcg.
Siriphan, S. (2014). Nursing Mothers After Childbirth with Cultural Differences. Narathiwat: Narathiwat Printing House. (in Thai).
Soowit, B., Panasakulkan, S., Pongsathonviboon, K. & Lhaosupab, N. (2018). Effects of Using Learning Model for Promoting the Holistic Palliative careamong Nursing Students, Kuakarun Faculty of Nursing, Navamindradhiraj University. Journal of The Royal Thai Army Nurses, 19(1), 210-220.
Soowit, B., Panasakulkan, S., Pongsathonviboon, K. & Lhaosupab, N. (2018). Effects of Using Learning Model for Promoting the Holistic Palliative Careamong Nursing Students, Kuakarun Faculty of Nursing, Navamindradhiraj University. Journal of The Royal Thai Army Nurses, 19(1), 210-220.
The Royal Thai College of Obstetricians and Gynecologists. (2015). Guidelines for Medical Practice of the Royal College of Obstetricians and Gynecologists: Care and Treatment of Postpartum Hemorrhage Constrict. Retrieved July 12, 2022, From http://inspection.anamai.moph.go.th/uploads/docs/g1/ (in Thai).
Tort, J., Rozenberg, P., Traoré, M., Fournier, P. & Dumont, A. (2015). Factors Associated with Postpartum Hemorrhage Maternal Death in Referral Hospitals in Senegal and Mali: Across Sectional Epidemiological Survey. BMC Pregnancy and Childbirth, 15(235), 1-9.
Ventegodt, S., Kandel, I., Ervin, D. & Merrick, J. (2016). Concepts of Holistic Care. Retrieved July 10, 2022, from: 10.1007/978-3-319-18096-0_148.
World Health Organization (WHO). (2012). WHO Recommendations for the Prevention and Treatment of Postpartum Hemorrhage. Geneva: WHO. Retrieved July 10, 2022, from http://www.who.int/iris/bitstream/10665/75411/1/9789241548502_eng.pdf WHO
ดาวน์โหลด
เผยแพร่แล้ว
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2022 วารสารเครือข่ายวิทยาลัยพยาบาลและการสาธารณสุขภาคใต้

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
1. บทความหรือข้อคิดเห็นใด ๆ ที่ปรากฏในวารสารเครือข่าย วิทยาลัยพยาบาลและการสาธารณสุขภาคใต้ ที่เป็นวรรณกรรมของผู้เขียน บรรณาธิการหรือเครือข่ายวิทยาลัยพยาบาลและวิทยาลัยการสาธารณสุขภาคใต้ ไม่จำเป็นต้องเห็นด้วย
2. บทความที่ได้รับการตีพิมพ์ถือเป็นลิขสิทธิ์ของ วารสารเครือข่ายวิทยาลัยพยาบาลและการสาธารณสุขภาคใต้







