การพัฒนาแนวทางการเฝ้าระวังผู้ป่วยอาการไม่คงที่และมีอาการทรุดลง หอผู้ป่วยพิเศษชั้น 6 โรงพยาบาลศูนย์แห่งหนึ่งของภาคใต้
คำสำคัญ:
การพัฒนาแนวทาง , แนวทางการเฝ้าระวัง , อาการไม่คงที่และอาการทรุดลง , หอผู้ป่วยพิเศษบทคัดย่อ
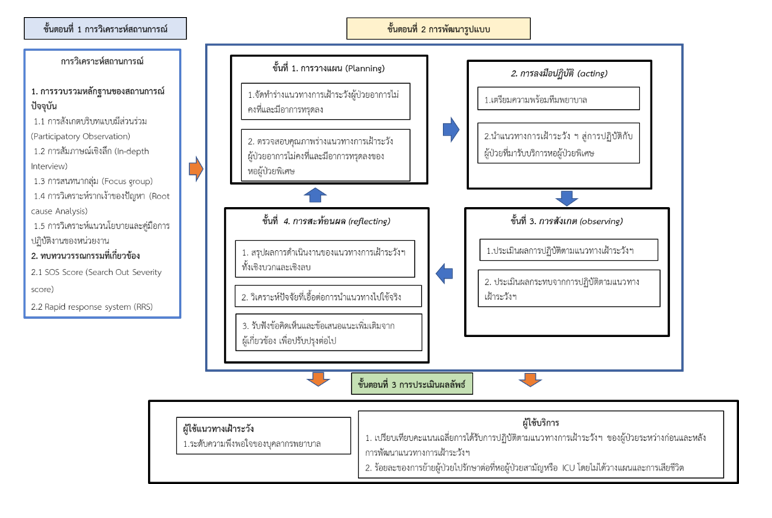
งานวิจัยเชิงปฏิบัติการนี้มีวัตถุประสงค์เพื่อ 1) พัฒนาแนวทางการเฝ้าระวังผู้ป่วยอาการไม่คงที่และมีอาการทรุดลง และ 2) ศึกษาผลของการพัฒนาแนวทางการเฝ้าระวังผู้ป่วยอาการไม่คงที่และมีอาการทรุดลงของหอผู้ป่วยพิเศษ ชั้น 6 โรงพยาบาลศูนย์แห่งหนึ่งของภาคใต้ กลุ่มตัวอย่าง ได้แก่ พยาบาลวิชาชีพ ผู้ช่วยพยาบาลและผู้ช่วยเหลือคนไข้ จำนวน 24 คน และผู้ป่วยที่มารับการรักษาในหอผู้ป่วยพิเศษชั้น 6 รวมทั้งสิ้น 97 คน เครื่องมือที่ใช้ในการวิจัย ได้แก่ แนวทางการเฝ้าระวังผู้ป่วยอาการไม่คงที่และมีอาการทรุด แบบประเมินการปฏิบัติตามแนวทางการเฝ้าระวัง และแบบสอบถามความพึงพอใจของบุคลากร โดยผ่านการตรวจสอบความตรงเชิงเนื้อหา โดยผู้ทรงคุณวุฒิ 3 ท่าน ได้ค่าดัชนีความตรงเชิงเนื้อหา เท่ากับ 1.00 และตรวจสอบความเที่ยงของเครื่องมือโดยใช้ค่าสัมประสิทธิ์แอลฟาของครอนบาค ได้ค่าเท่ากับ .96 และการตรวจสอบความตรงกันของผู้ประเมิน ได้ค่าเท่ากับ .90 วิเคราะห์ข้อมูลเชิงปริมาณด้วยสถิติความถี่ ร้อยละ ค่าเฉลี่ย ส่วนเบี่ยงเบนมาตรฐาน และ One-sample Wilcoxon Signed-rank Test ส่วนการวิเคราะห์ข้อมูลเชิงคุณภาพใช้การวิเคราะห์เชิงเนื้อหา ผลการวิจัย พบว่า
1. แนวทางการเฝ้าระวังที่พัฒนาขึ้น ประกอบด้วย 3 องค์ประกอบ ได้แก่ การค้นหาผู้ป่วยกลุ่มเสี่ยง การสื่อสารที่มีประสิทธิภาพ และการตอบสนองเมื่อได้รับข้อมูลว่ามีผู้ป่วยกลุ่มเสี่ยง
2. ค่ามัธยฐานของการได้รับการปฏิบัติตามแนวทางสูงกว่าค่าเกณฑ์มาตรฐานร้อยละ 90 อย่างมีนัยสำคัญทางสถิติที่ระดับ .001
3. อัตราการย้ายผู้ป่วยโดยไม่ได้วางแผนลดลงจากร้อยละ 8.86 เหลือร้อยละ 3.86 โดยลดลงคิดเป็นร้อยละ
4. บุคลากรมีความพึงพอใจต่อแนวทางการเฝ้าระวัง ในระดับมาก (M = 4.47, SD = 0.66)
จากผลการวิจัยดังกล่าว แนะนำให้มีการนำแนวทางการเฝ้าระวังผู้ป่วยอาการไม่คงที่และมีอาการทรุดลงไปประยุกต์ใช้ในหอผู้ป่วยพิเศษ และหอผู้ป่วยที่มีบริบทคล้ายคลึงกัน ทั้งนี้ ผู้บริหารควรส่งเสริมและติดตาม
การดำเนินงานอย่างต่อเนื่อง เพื่อเสริมสร้างประสิทธิภาพการดูแลผู้ป่วยในระยะยาว
เอกสารอ้างอิง
Andersen, L. W., Kim, W. Y., Chase, M., Berg, K. M., Mortensen, S. J., Moskowitz, A., et al. (2016). The prevalence and significance of abnormal vital signs prior to in-hospital cardiac arrest. Resuscitation, 98, 112–117. doi.org/10.1016/j.resuscitation.2015.08.016
Barrett, J., Hawdon, G., Wade, J., & Reeves, J. (2018). Measuring the success of Medical Emergency Teams: Potentially preventable deaths versus total cardiac arrest deaths. A single-center observational study. Internal Medicine Journal, 48(3), 264–269. doi.org/10.1111/imj.13676
Bucknall, T. K., Guinane, J., McCormack, B., Jones, D., Buist, M., & Hutchinson, A. M. (2024). Listen to me, I really am sick! Patient and family narratives of clinical deterioration before and during rapid response system intervention. Journal of Clinical Nursing, 33(10), 4048-4060. doi.org/10.1111/jocn.17310
Burke, J. R., Downey, C., & Almoudaris, A. M. (2022). Failure to rescue deteriorating patients: A systematic review of root causes and improvement strategies. Journal of Patient Safety, 18(1), e140–e155. doi.org/10.1097/PTS.0000000000000720
Champunot, R., Tansuphaswasdikul, S., Kamsawang, N., Tuandoung, P., & Thimsri, D. (2016). Application of search out severity (SOS) score for identification of deteriorating patients in general wards. Buddhachinaraj Medical Journal, 33(3), 313–325.
Chung, J., & Jung, H. (2024). Indicators of clinical deterioration in adult general ward patients from nurses' perspectives: A mixed-methods systematic review. BMC nursing, 23(1), 861. doi.org/10.1186/s12912-024-02531-6
Cohen, J. (1988). Statistical Power Analysis for The Behavioral Siences (2nd ed.). Lawrence Erlbaum Associates.
Compton, R. M., Hubbard Murdoch, N., Press, M. M., Lowe, M. E., Ottley, K. M., Barlow, M., et al. (2023). Capacity of nurses working in long-term care: A systematic review qualitative synthesis. Journal of Clinical Nursing, 32(9-10), 1642–1661. doi.org/10.1111/jocn.16144
Duff, B., Massey, D., Gooch, R., & Wallis, M. (2018). The impact of a multimodal education strategy (the DeTER program) on nurses' recognition and response to deteriorating patients. Nurse Education in Practice, 31, 130–135. https://doi.org/10.1016/j.nepr.2018.05.011
Ede, J., Jeffs, E., Vollam, S., & Watkinson, P. (2020). A qualitative exploration of escalation of care in the acute ward setting. Nursing in critical care, 25(3), 171–178. doi.org/10.1111/nicc.12479
Gerry, S., Bonnici, T., Birks, J., Kirtley, S., Virdee, P. S., Watkinson, P. J., & Collins, G. S. (2020). Early warning scores for detecting deterioration in adult hospital patients: systematic review and critical appraisal of methodology. BMJ (Clinical research ed.), 369, m1501. doi.org/10.1136/bmj.m1501
Jantarat, P., Rattanaphan, P., Kunsete, P., & Thiengchanya. P. (2023). Development of early warning sign model in high-risk patient, Songkhla hospital. Journal of Health Science of Thailand, 32(1), 109–119. (in Thai)
Kaisingdeacha, W. (2022). The development of a surveillance guideline for deteriorating patients during waiting at the surgical outpatient department, Buddhachinaraj Phitsanulok hospital. Nursing, Health, and Public Health Journal, 1(1), 40-52. (in Thai)
Kemmis, S., McTaggart, R., & Nixon, R. (2014). The Action Research Planner: Doing Critical Participatory Action Research. New York: Springer
Large, C., & Aldridge, M. (2018). Non-technical skills required to recognize and escalate patient deterioration in acute hospital settings. Nursing management (Harrow, London, England: 1994), 25(2), 24–30. doi.org/10.7748/nm.2018.e1707
Lee, J. R., Kim, E. M., Kim, S. A., & Oh, E. G. (2020). A systematic review of early warning systems' effects on nurses' clinical performance and adverse events among deteriorating ward patients. Journal of Patient Safety, 16(3), e104–e113. doi.org/10.1097/PTS.0000000000000492
Leonard-Roberts, V., Currey, J., & Considine, J. (2020). Emergency nurses' perceptions of their role in responding to escalations of care for clinical deterioration. Australasian Emergency Care, 23(4), 233–239. doi.org/10.1016/j.auec.2020.03.002
Liu, Q., Zheng, X., Xu, L., Chen, Q., Zhou, F., & Peng, L. (2023). The effectiveness of education strategies for nurses to recognize and manage clinical deterioration: A systematic review. Nurse Education Today,126, 105838. doi.org/10.1016/j.nedt.2023.105838
Marie, J. O. S., & Rammel, T.B. (2024). The study of happiness levels of secondary school teachers in rural area. International Journal of Advance Research and Innovative Ideas in Education, 10(2), 145–150.
Massey, D., Chaboyer, W., & Aitken, L. M. (2017). Nurses' perceptions of accessing a medical emergency team: A qualitative study. Australian Critical Care, 30(3), 133–138. doi.org/10.1016/j.aucc.2016.07.001
Orique, S. B., Despins, L., Wakefield, B. J., Erdelez, S., & Vogelsmeier, A. (2019). Perception of clinical deterioration cues among medical-surgical nurses. Journal of Advanced Nursing, 75(11), 2627–2637. doi.org/10.1111/jan.14038
Osborne, S., Douglas, C., Reid, C., Jones, L., Gardner, G., & RBWH Patient Assessment Research Council (2015). The primacy of vital signs-acute care nurses' and midwives' use of physical assessment skills: a cross-sectional study. International Journal of Nursing Studies, 52(5), 951–962. doi.org/10.1016/j.ijnurstu.2015.01.01
Stotts, J. R., Lyndon, A., Chan, G. K., Bekmezian, A., & Rehm, R. S. (2020). Nursing surveillance for deterioration in pediatric patients: An integrative review. Journal of Pediatric Nursing, 50, 59–74. doi.org/10.1016/j.pedn.2019.10.008
Subbe, C. P., Duller, B., & Bellomo, R. (2017). Effect of an automated notification system for deteriorating ward patients on clinical outcomes. Critical Care, 21(1), 52. doi.org/10.1186/s13054-017-1635-z
Treacy, M., & Caroline Stayt, L. (2019). To identify the factors that influence the recognizing and responding to adult patient deterioration in acute hospitals. Journal of Advanced Nursing, 75(12), 3272–3285. doi.org/10.1111/jan.14138
ดาวน์โหลด
เผยแพร่แล้ว
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2025 วารสารการพยาบาลและการศึกษา

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.





