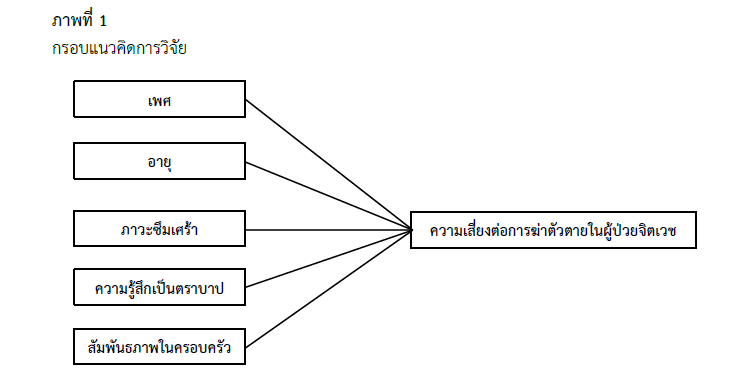
ความสัมพันธ์ระหว่างเพศ อายุ ภาวะซึมเศร้า ความรู้สึกเป็นตราบาป และสัมพันธภาพในครอบครัว กับความเสี่ยงต่อการฆ่าตัวตายในผู้ป่วยจิตเวช
คำสำคัญ:
ความเสี่ยงต่อการฆ่าตัวตาย , ภาวะซึมเศร้า , ความรู้สึกเป็นตราบาป , สัมพันธภาพในครอบครัว, ผู้ป่วยจิตเวชบทคัดย่อ
การวิจัยเชิงบรรยายแบบหาความสัมพันธ์ครั้งนี้ มีวัตถุประสงค์เพื่อศึกษาความสัมพันธ์ระหว่างเพศ อายุ ภาวะซึมเศร้า ความรู้สึกเป็นตราบาป และสัมพันธภาพในครอบครัวกับความเสี่ยงต่อการฆ่าตัวตายในผู้ป่วยจิตเวช กลุ่มตัวอย่างเป็นผู้ป่วยจิตเวชที่มารับบริการที่แผนกูผู้ป่วยนอก โรงพยาบาวลจิตเวชแห่งหนึ่งในภาคตะวันออกเฉียงเหนือที่มีคุณสมบัติตามเกณฑ์การคัดเข้า จำนวน 212 ราย เครื่องมือที่ใช้ในการเก็บรวบรวมข้อมูลโดยการสัมภาษณ์ ประกอบด้วย 5 แบบประเมิน ได้แก่ แบบสอบถามข้อมูลส่วนบุคคล แบบประเมินสัมพันธภาพในครอบครัว แบบประเมินภาวะซึมเศร้าในผู้ป่วยไทย แบบสอบถามการรับรู้ตราบาป หาค่าความเชื่อมั่นสัมประสิทธิ์แอลฟาของครอนบาค ได้ค่าเท่ากับ .95, .94 และ .73 ตามลำดับ และแบบสัมภาษณ์ทางคลินิกชนิดมีโครงสร้างอย่างย่อ ชุดภาวะฆ่าตัวตาย หาค่าความเชื่อมั่นโดยวิธีแบ่งครึ่งแบบทดสอบ เท่ากับ .70 วิเคราะห์ข้อมูลโดยใช้สถิติบรรยาย สถิติสัมประสิทธิ์สหสัมพันธ์แบบพอยท์ไบซีเรียล และสถิติสัมประสิทธิ์สหสัมพันธ์สเปียร์แมน
ผลการวิจัยพบว่า เพศหญิงมีความสัมพันธ์ทางบวกกับความเสี่ยงต่อการฆ่าตัวตายอย่างมีนัยสำคัญทางสถิติ (rpb = .14, p < .05) ภาวะซึมเศร้า ความรู้สึกเป็นตราบาป มีความสัมพันธ์ทางบวกกับความเสี่ยงต่อการฆ่าตัวตายอย่างมีนัยสำคัญทางสถิติ (rs = .57, p < .05; rs = .34, p < .05 ตามลำดับ) อายุและสัมพันธภาพในครอบครัว มีความสัมพันธ์ทางลบกับความเสี่ยงต่อการฆ่าตัวตายอย่างมีนัยสำคัญทางสถิติ (rs = -.34, p < .05; rs = -.40, p < .05 ตามลำดับ) ผลการวิจัยครั้งนี้สามารถนำไปใช้เป็นข้อมูลพื้นฐานในการพัฒนาแนวทางการป้องกันและแก้ไขปัญหาการฆ่าตัวตายในผู้ป่วยจิตเวชต่อไป
เอกสารอ้างอิง
กระทรวงสาธารณสุข, กรมสุขภาพจิต. (2562). รายงานอัตราการฆ่าตัวตายของประเทศไทย. ศูนย์ป้องกันการฆ่าตัวตายระดับชาติ โรงพยาบาลจิตเวชขอนแก่นราชนครินทร์.
กระทรวงสาธารณสุข, กรมสุขภาพจิต. (2563). รายงานอัตราการฆ่าตัวตายของประเทศไทย (พ.ศ. 2560-2563). ศูนย์ป้องกันการฆ่าตัวตายระดับชาติ โรงพยาบาลจิตเวชขอนแก่นราชนครินทร์.
กันตพัฒน์ ราชไชยา, และมุทิตา พนาสถิตย์. (2566). ความชุกและปัจจัยที่สัมพันธ์กับความเสี่ยงการฆ่าตัวตายในผู้ป่วยโรคซึมเศร้า โรงพยาบาลเจริญกรุงประชารักษ์. วารสารสมาคมจิตแพทย์แห่งประเทศไทย, 68(4), 380-393.
พันธุ์นภา กิตติรัตนไพบูลย์. (2544). โครงการอบรมแนวทางการสัมภาษณ์และให้คะแนน BPRS ในรูปแบบของ T-PANSS. ใน เอกสารประกอบการบรรยายเรื่องการประเมิน อาการผู้ป่วยจิตเวชโรงพยาบาลสวนปรุง (น. 1-10). โรงพยาบาลสวนปรุง.
พันธุ์นภา กิตติรัตนไพบูลย์, สุวรรณา อรุณพงศ์ไพศาล, สุวัฒน์ มหัตนิรันดร์กุล, ธรณินทร์ กองสุข, กอบโชค จูวงษ์, หทัยชนนี บุญเจริญ, ปทานนท์ ขวัญสนิท, อัจฉรา จรัสสิงห์ และ Thai M.I.N.I. Core Group. (2550). Mini International Neuropsychiatric Interview Thai version 5.0.0-Revised 2007.
มาโนช หล่อตระกูล, และปราโมทย์ สุคนิชย์. (2542). แบบประเมินวัดความรุนแรงของระดับภาวะซึมเศร้าชนิดให้ผู้ป่วยตอบแบบสอบถามเอง. วารสารสมาคมจิตแพทย์แห่งประเทศไทย, 20 (1), 17-19.
รัตนา สำราญใจ. (2541). สัมพันธภาพในครอบครัวและการปรับตัวของสตรีวัยหมดประจำเดือนในหน่วยทหารเรือพื้นที่สัตหีบ จังหวัดชลบุรี. [วิทยานิพนธ์ปริญญามหาบัณฑิต]. มหาวิทยาลัยมหิดล.
สุกัญญา เมืองมาคำ, สมบัติ สกุลพรรณ์, และหรรษา เศรษฐบุปผา. (2563). สัมพันธภาพในครอบครัวและความเสี่ยงต่อการฆ่าตัวตายของผู้มารับบริการที่คลินิกสุขภาพจิตและจิตเวช. พยาบาลสาร, 47(3), 240-252.
อรพิน ยอดกลาง, และมธุรส ทิพยมงคลกุล. (2563). การป้องกันและลดปัญหาการฆ่าตัวตายในประเทศไทย. โรงพยาบาลจิตเวชขอนแก่นราชนครินทร์ กรมสุขภาพจิต.
อรวรรณ วรรณชาติ. (2550). ทักษะชีวิตตามการรับรู้ของผู้ดูแล การสนับสนุนทางสังคมและการรับรู้ตราประทับของผู้ที่เป็นโรคจิตเภท. [วิทยานิพนธ์ปริญญาพยาบาลศาสตรมหาบัณฑิต]. มหาวิทยาลัยเชียงใหม่.
อนุกูล หุ่นงาม, สมบัติ สกุลพรรณ, และภัทราภรณ์ ภทรสกุล. (2566). การสนับสนุนทางสังคม ความรู้สึกมีคุณค่าในตนเอง ความแข็งแกร่งในชีวิตและความเสี่ยงต่อการฆ่าตัวตายซ้ำของผู้ป่วยโรคซึมเศร้า. วารสารไทยเภสัชศาสตร์และวิทยาการสุขภาพ, 18(3), 244-252.
อัญชลี ฐิตะปุระ. (2536). ความสัมพันธ์ระหว่างสัมพันธภาพในครอบครัวกับการปรับตัวของผู้ป่วยโรคลิ้นหัวใจ.[วิทยานิพนธ์ปริญญาวิทยาศาสตรมหาบัณฑิต]. มหาวิทยาลัยมหิดล.
Balhara, Y. P.S., & Verma, R. (2012). Schizophrenia and suicide. East Asian Archives Psychiatry, 22(3), 126-133.
Carlborg, A., Winnerbäck, K., Jönsson, E. G., Jokinen, J., & Nordström, P. (2010). Suicide in schizophrenia. Expert Review of Neurotherapeutics, 10(7), 1153–1164. https://doi.org/10.1586/ern.10.82
Cohen, J. (1988). Statistical Power Analysis for the behavioral sciences (2nd ed.). Routledge.
Edwards, T. M., Patterson, J. E., & Griffith, J. L. (2021). Suicide prevention: The role of families and carers. Asia‐ Pacific Psychiatry, 13(3), e12453. https://doi.org/10.1111/appy.12453
Friedman, P. H. (1982). The multiple roles of the integrative marital psychotherapist. Family Therapy, 9(2), 109.
Hansson, C., Joas, E., Pålsson, E., Hawton, K., Runeson, B., & Landén, M. (2018). Risk factors for suicide in bipolar disorder: a cohort study of 12 850 patients. Acta Psychiatrica Scandinavica, 138(5), 456–463. https://doi.org/10.1111/acps.12946
Lester, D., & Walker, R. L. (2006). The stigma for attempting suicide and the loss to suicide prevention efforts. Crisis, 27(3), 147–148. https://doi.org/10.1027/0227-5910.27.3.147
Listabarth, S., Vyssoki, B., Glahn, A., Gmeiner, A., Pruckner, N., Vyssoki, S., Wippel, A., Waldhoer, T., & König, D. (2020). The effect of sex on suicide risk during and after psychiatric inpatient care in 12 countries-an ecological study. European Psychiatry : The Journal of the Association of European Psychiatrists, 63(1), e85. https://doi.org/10.1192/j.eurpsy.2020.83
Marco, J. H., Pérez, S., & García-Alandete, J. (2016). Meaning in life buffers the association between risk factors for suicide and hopelessness in participants with mental disorders. Journal of Clinical Psychology, 72(7), 689–700. https://doi.org/10.1002/jclp.22285
McQuaid, R. J., Nikolitch, K., Vandeloo, K. L., Burhunduli, P., & Phillips, J. L. (2022). Sex differences in determinants of suicide risk preceding psychiatric admission: An electronic medical record study. Frontiers in Psychiatry, 13, 892225. https://doi.org/10.3389/fpsyt.2022.892225
Morrow, W. R., & Wilson, R. C. (1961). Family relations of bright high-achieving and under-achieving high school boys. Child Development, 32, 501–510.
Nkporbu, A. K., Oti, I. K., & Stanley, P. C. (2023). Determinants of suicide behavior among the mentally ill in a Tertiary Hospital in South-South Nigeria. Journal of Biomedical Research & Environmental Sciences, 4(3), 502-511. doi: 10.37871/jbres1702
Oexle, N., Waldmann, T., Staiger, T., Xu, Z., & Rüsch, N. (2018). Mental illness stigma and suicidality: The role of public and individual stigma. Epidemiology and Psychiatric Sciences, 27(2), 169-175. https://doi.org/10.1017/s2045796016000949
Overall, J. E., & Gorham, D. R. (1962). The brief psychiatric rating scale. Psychological Reports, 10, 799-812. https://doi.org/10.2466/pr0.1962.10.3.799
Pan, C. H., Chen, P. H., Chang, H. M., Wang, I. S., Chen, Y. L., Su, S. S., Tsai, S. Y., Chen, C. C., & Kuo, C. J. (2021). Incidence and method of suicide mortality in patients with schizophrenia: A nationwide cohort study. Social Psychiatry and Psychiatric Epidemiology, 56(8), 1437-1446. https://doi.org/10.1007/s00127-020-01985-8
Qin P. (2011). The impact of psychiatric illness on suicide: Differences by diagnosis of disorders and by sex and age of subjects. Journal of Psychiatric Research, 45(11), 1445–1452. https://doi.org/10.1016/j.jpsychires.2011.06.002
Scoliers, G., Portzky, G., van Heeringen, K., & Audenaert, K. (2009). Sociodemographic and psychopathological risk factors for repetition of attempted suicide: A 5-year follow-up study. Archives of Suicide Research, 13(3), 201–213. https://doi.org/10.1080/13811110902835130
Sheehan, D. V., Lecrubier, Y., Sheehan, K. H., Amorim, P., Janavs, J., Weiller, E., Hergueta, T., Baker, R., & Dunbar, G. C. (1998). The Mini-International Neuropsychiatric Interview (M.I.N.I.): the development and validation of a structured diagnostic psychiatric interview for DSM-IV and ICD-10. The Journal of Clinical Psychiatry, 59 Suppl 20, 22–57.
Sheldon, K. M., & Kasser, T. (2001). Getting older, getting better? Personal strivings and psychological maturity across the life span. Developmental Psychology, 37(4), 491-501. https://doi.org/10.1037/0012-1649.37.4.491
Shepard, D. S., Gurewich, D., Lwin, A. K., Reed, G. A., Jr, & Silverman, M. M. (2016). Suicide and suicidal attempts in the United States: Costs and policy implications. Suicide & Life-Threatening Behavior, 46(3), 352–362. https://doi.org/10.1111/sltb.12225
Sinclair, J. M., Mullee, M. A., King, E. A., & Baldwin, D. S. (2004). Suicide in schizophrenia: a retrospective case-control study of 51 suicides. Schizophrenia Bulletin, 30(4), 803–811. https://doi.org/10.1093/oxfordjournals.schbul.a007133
Song, Y., Rhee, S. J., Lee, H., Kim, M. J., Shin, D., & Ahn, Y. M. (2020). Comparison of suicide risk by mental illness: A retrospective review of 14-Year electronic medical records. Journal of Korean Medical Science, 35(47), e402. https://doi.org/10.3346/jkms.2020.35.e402
Spillane, A., Matvienko-Sikar, K., Larkin, C., Corcoran, P., & Arensman, E. (2018). What are the physical and psychological health effects of suicide bereavement on family members? An observational and interview mixed-methods study in Ireland. BMJ Open, 8(1), e019472. https://doi.org/10.1136/bmjopen-2017-019472
Teenoth, H., Sujith, A., Bose, S., & Shaveta, T. (2024). Association of childhood trauma, impulsivity, lower resilience, social support on daily stress in suicidal attempters and conceptualist. Library Progress International, 44(3), 1968-1983.
Valenstein, M., Kim, H. M., Ganoczy, D., McCarthy, J. F., Zivin, K., Austin, K. L., Hoggatt, K., Eisenberg, D., Piette, J. D., Blow, F. C., & Olfson, M. (2009). Higher-risk periods for suicide among VA patients receiving depression treatment: prioritizing suicide prevention efforts. Journal of Affective Disorders, 112(1-3), 50–58. https://doi.org/10.1016/j.jad.2008.08.020
Wahl, O. F. (1999). Mental health consumers' experience of stigma. Schizophrenia Bulletin, 25(3), 467-478. https://doi.org/10.1093/oxfordjournals.schbul.a033394
Wang, R., Zheng, S., Ouyang, X., Zhang, S., Ge, M., Yang, M., Sheng, X., Yang, K., Xia, L., & Zhou, X. (2023). Suicidality and Its Association with Stigma in Clinically Stable Patients with Schizophrenia in Rural China. Psychology Research and Behavior Management, 16, 1947–1956. https://doi.org/10.2147/PRBM.S413070
Wang, S., Li, C., Jia, X., Lyu, J., Wang, Y., & Sun, H. (2020). From depressive symptoms to suicide risk: Roles of sense of belongingness and acquired capability for suicide in patients with mental disorders. PsyCh Journal, 9(2), 185–198. https://doi.org/10.1002/pchj.334
World Health Organization. (2025, March 25). Suicide. WHO. https://www.who.int/news-room/fact-sheets/detail/suicide
Yan, F., Xiang, Y. T., Hou, Y. Z., Ungvari, G. S., Dixon, L. B., Chan, S. S., Lee, E. H., Li, W. Y., Li, W. X., Zhu, Y. L., & Chiu, H. F. (2013). Suicide attempt and suicidal ideation and their associations with demographic and clinical correlates and quality of life in Chinese schizophrenia patients. Social Psychiatry and Psychiatric Epidemiology, 48(3), 447–454. https://doi.org/10.1007/s00127-012-0555-0
Yeh, H. H., Westphal, J., Hu, Y., Peterson, E. L., Williams, L. K., Prabhakar, D., Frank, C., Autio, K., Elsiss, F., Simon, G. E., Beck, A., Lynch, F. L., Rossom, R. C., Lu, C. Y., Owen-Smith, A. A., Waitzfelder, B. E., & Ahmedani, B. K. (2019). Diagnosed Mental Health Conditions and Risk of Suicide Mortality. Psychiatric Services (Washington, D.C.), 70(9), 750–757. https://doi.org/10.1176/appi.ps.201800346
ดาวน์โหลด
เผยแพร่แล้ว
รูปแบบการอ้างอิง
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2025 ราชาวดีสาร วิทยาลัยพยาบาลบรมราชชนนี สุรินทร์

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
เนื้อหาและข้อมูลในบทความที่ตีพิมพ์ในราชาวดีสาร วิทยาลัยพยาบาลบรมราชชนนี สุรินทร์ ถือเป็นข้อคิดเห็นและความรับผิดชอบของผู้เขียนบทความโดยตรง ซึ่งกองบรรณาธิการวารสารไม่จำเป็นต้องเห็นด้วย หรือร่วมรับผิดชอบใดๆ
บทความ ข้อมูล เนื้อหา รูปภาพ ฯลฯ ที่ได้รับการตีพิมพ์ในราชาวดีสาร วิทยาลัยพยาบาลบรมราชชนนี สุรินทร์ หากบุคคลหรือหน่วยงานใดต้องการนำทั้งหมดหรือส่วนหนึ่งส่วนใดไปเผยแพร่หรือกระทำการใดๆ จะต้องได้รับอนุญาตเป็นลายลักษณ์อักษรจากราชาวดีสาร วิทยาลัยพยาบาลบรมราชชนนี สุรินทร์ ก่อนเท่านั้น






