Development and Evaluation of Clinical Practice Guidelines for Psychiatric Nurses: Psychosocial Therapy in Depressive Disorders
Keywords:
major depressive disorders, clinical nursing practice guideline, reduction in depressive symptoms, remission, relapsed, re-admission, length of stayAbstract
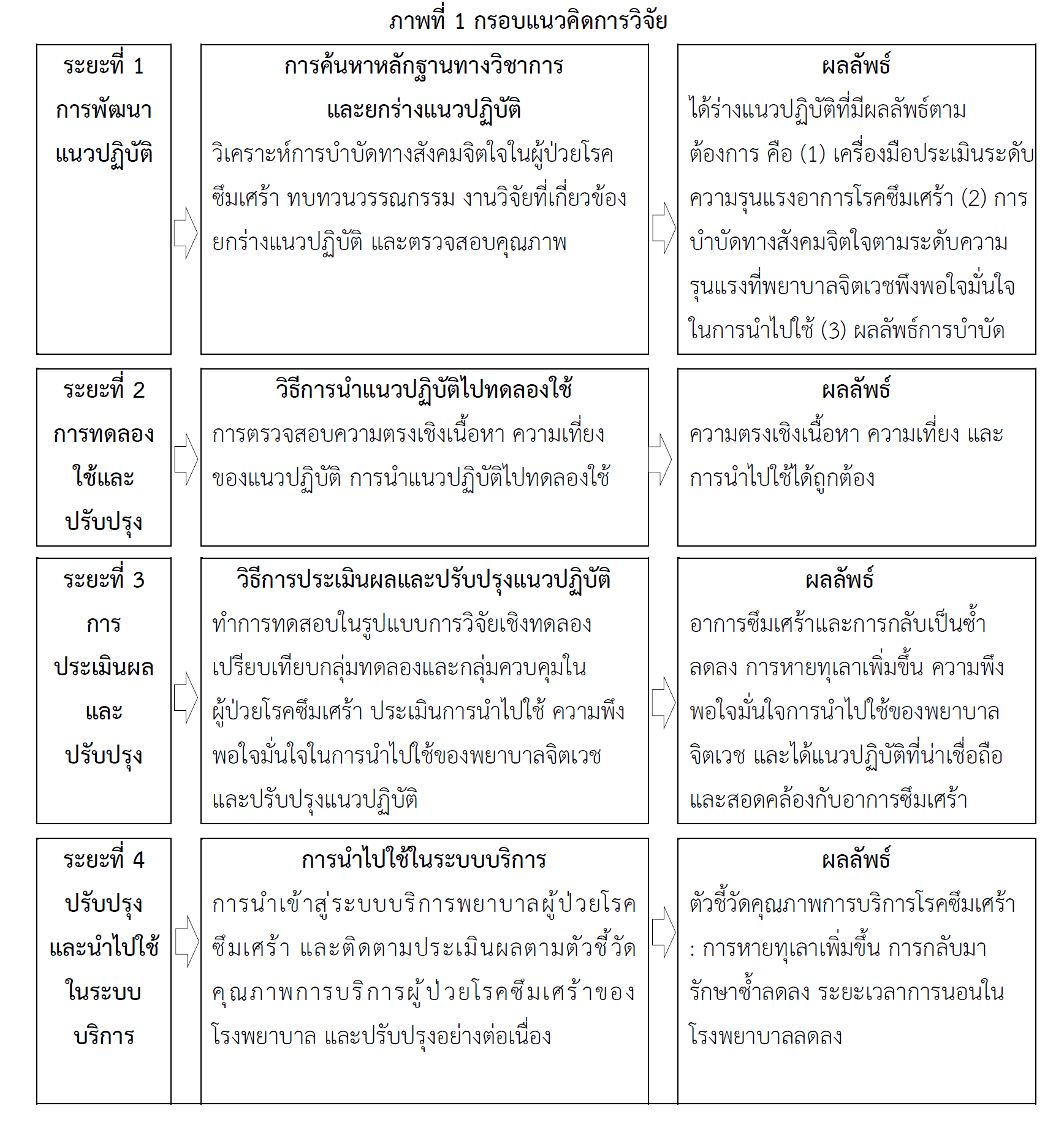
Psychiatric nurses play a crucial role in the medical field, particularly in caring for patients with depression. The objectives of this research were to develop and study the outcomes of clinical and psychosocial interventions for patients with depression, focusing on psychiatric nurses’ roles. The assessment included measuring the results of depressive symptoms, recurrence rates, hospital readmissions, satisfaction levels, and confidence among mental health nurses. The research and development process was comprised four phases: 1) Development of the guidelines according to the GRADE approach. 2) Trial usage and refinement at Prasrimahabhodi Psychiatric Hospital, involving implementation with 5 psychiatric nurses and 15 depressed patients exhibiting mild or more serious symptoms who were assessed using the 9-item Depression Scale (9Q). 3) Evaluation of the developed guidelines through quasi-experimental research involving 44 depressed patients and 10 psychiatric nurses with similar characteristics to those in phase 2, but who were not participants in the primary trial. Follow-up assessments occured at 2 and 6 months to evaluate satisfaction and confidence related to using the approach among the psychiatric nurses. Data analysis employed frequency percentages, Chi-square tests, and Mann-Whitney U tests. 4) Refinement and implementation of the study results, leading to the development of clinical practice guidelines tailored to the severity levels of the patients’ symptoms. The study’s outcomes provided strong recommendations and high-quality evidence supporting the use of clinical practices based on the severity of symptom. For mild to moderate symptoms, exercise therapy, problem-solving, psychoeducation, behavioral activation, reminiscence therapy, mindfulness-based cognitive therapy, cognitive behavioral therapy, and self-management are recommended. For moderate to severe symptoms, collaborative care and cognitive-behavioral therapy were recommended, as well as there being strong recommendations with high-quality evidence for both cognitive and behavioral interventions.
The results: The study revealed a significant reduction in depressive symptoms and recurrence rates among the patients the experimental group compared to the control group (p < .05). Nurse satisfaction with and confidence in employing the interventions increased, leading to a decrease in the incidence of hospital readmissions and the number inpatient days.
References
GBD 2019 Diseases and Injuries Collaborators. Global burden of 369 diseases and injuries in 204 countries and territories, 1990–2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet [Internet]. 2020 [cited 2020 Oct 23];396:1204–22. Available from: https://www.thelancet.com/action/showPdf?pii=S0140-6736%2820%2930925-9
National Clinical Practice Guideline. Depression in adults: the treatment and management [Internet]. 2018 [cited 2022 Oct 1]. Available from: https://www.nice.org.uk/guidance/gid-cgwave0725/documents/short-version-of-draft-guideline
National Institute for Health and Care Excellence. Vortioxetine for treating major depressive disorder. Issue Date [Internet]. 2014 [cited 2022 Nov 12]. Available from: https://www.nice.org.uk/guidance/ta367 /documents /major-depressive-disorder-vortioxetine-id583-final-scope.
Gutiérrez-Rojas, Porras-Segovia, Dunne, Andrade-González, Cervilla. Prevalence and correlates of major depressive disorder: a systematic review. Braz J Psychiatry 2020; 42:657-72. doi: 10.1590/1516-4446-2020-0650.
Punnapa Kittiratanapaiboon. Thai national Mental Health Survey 2013. 14th Annual International Mental Health Conference; National Survey Report, Miracle Grand Hall June 17th Miracle Grand Hotel, Bangkok; 2015.
Kongsuk T, Supanya S, Kenbubpha K, Phimtra S, Sukhawaha S, Leejongpermpoon J. Services for depression and suicide in Thailand. WHO South East Asia J Public Health. 2017;6:34-8. doi: 10.4103/2224-3151.206162. PMID: 28597857.
HDC – Dashboard กระทรวงสาธารณสุข [อินเตอร์เน็ต]. 2565 [เข้าถึงเมื่อ 12 ต.ค. 2565]. เข้าถึงได้จาก: https://hdcservice.moph.go.th/hdc/main/index_pk.php
กรมสุขภาพจิต. แนวปฏิบัติทางคลินิกการบำบัดทางสังคมจิตใจผู้ป่วยโรคซึมเศร้าสำหรับพยาบาลจิตเวชในสถานบริการระดับตติยภูมิ [อินเตอร์เน็ต]. 2554 [เข้าถึงเมื่อ 2 ต.ค. 2564]. เข้าถึงได้จาก: https://www.thaidepression.com/
จินตนา ลี้จงเพิ่มพูน, เกษราภรณ์ เคนบุปผา, สุพัตรา สุขาวห, สุภาภรณ์ ทองเบ็ญจมาศ, หทัยรัตน์ สายมาอินทร์. ผลการวิเคราะห์ความต้องการและปัญหาการจัดการโรคซึมเศร้าในโรงพยาบาลพระศรีมหาโพธิ์. โรงพยาบาลพระศรีมหาโพธิ์; 2564.
โรงพยาบาลพระศรีมหาโพธิ์. รายงานผลปฏิบัติงานประจำปีงบประมาณ 2564. โรงพยาบาลพระศรีมหาโพธิ์; 2564.
ธรณินทร์ กองสุข, ดาราวรรณ ต๊ะปินตา, สมบัติ สกุลพรรณ์, พันธ์ทิพย์ โกศัลวัฒน์, จินตนา ลี้จงเพิ่มพูน, หทัยรัตน์ ปฏิพัทธ์ภักดี, และคณะ. ประสิทธิผลของการบำบัดด้วยการปรับความคิดและพฤติกรรมต่ออาการซึมเศร้าในผู้ป่วยโรคซึมเศร้าคนไทย: การวิจัยแบบสุ่มและมีกลุ่มควบคุม [อินเตอร์เน็ต]. 2559 [เข้าถึงเมื่อ 26 ธ.ค. 2564]. เข้าถึงได้จาก: https://www.nrms.go.th/ข้อมูลข่าวสาร/เอกสารเผยแพร่
ธรณินทร์ กองสุข, อัจฉราพร สี่หิรัญวงศ์, หทัยรัตน์ ปฏิพัทธ์ภักดี, วรวิทย์ เจริญพร, เกรียงศักดิ์ หาญสิทธิพร, จินตนา ลี้จงเพิ่มพูน, และคณะ. รูปแบบการดูแลแบบผสานความร่วมมือในการดูแลระหว่างวิชาชีพที่มีต่ออาการซึมเศร้าและการควบคุมระดับน้ำตาลในเลือด สำหรับผู้ป่วยโรคเบาหวานที่มีโรคซึมเศร้าร่วมด้วย [อินเตอร์เน็ต]. 2559 [เข้าถึงเมื่อ 26 ธ.ค. 2564]. เข้าถึงได้จากhttps://www.nrms.go.th/ข้อมูลข่าวสาร/เอกสารเผยแพร่
ธรณินทร์ กองสุข, ดาราวรรณ ต๊ะปินตา, เชาวนี ล่องชูผล, จินตนา ลี้จงเพิ่มพูน, หทัยรัตน์ ปฏิพัทธ์ภักดี, สุภาภรณ์ ทองเบญจมาศ, และคณะ. การพัฒนาโปรแกรมการบำบัดด้วยจิตบำบัดประคับประคองสำหรับผู้ป่วยโรคซึมเศร้าในคนไทย [อินเตอร์เน็ต]. 2559 [เข้าถึงเมื่อ 26 ธ.ค. 2564]. เข้าถึงได้จาก: https://www.nrms.go.th/ข้อมูลข่าวสาร/เอกสารเผยแพร่
ธรณินทร์ กองสุข, ดาราวรรณ ต๊ะปินตา, เชาวนี ล่องชูผล, หทัยรัตน์ สายมาอินทร์, จินตนา ลี้จงเพิ่มพูน, พันธ์ทิพย์ โกศัลวัฒน์, และคณะ. การพัฒนาโปรแกรมการแก้ไขปัญหาสำหรับผู้ป่วยโรคซึมเศร้าในคนไทย [อินเตอร์เน็ต]. 2559 [เข้าถึงเมื่อ 26 ธ.ค. 2564]. เข้าถึงได้จาก: https://www.nrms.go.th/ข้อมูลข่าวสาร/เอกสารเผยแพร่
วาสนา เหล่าคงธรรม, สุปราณี พิมพ์ตรา, ธรณินทร์ กองสุข, สมพร รุ่งเรืองกลกิจ, จินตนา ลี้จงเพิ่มพูน. ผลของกลุ่มบำบัดแบบหวนรำลึกความหลังที่เป็นสุข ต่ออาการซึมเศร้าในผู้สูงอายุไทยที่เป็นโรคซึมเศร้า. วารสารการพยาบาลจิตเวชและสุขภาพจิต 2558;29:12-27.
ไพรัตน์ ชมภูบุตร, เกษราภรณ์ เคนบุปผา, สุพัตรา สุขาวห, จินตนา ลี้จงเพิ่มพูน, หทัยรัตน์ สายมาอินทร์. ผลการวิเคราะห์ความต้องการและปัญหาการจัดการโรคซึมเศร้าในโรงพยาบาลพระศรีมหาโพธิ์. โรงพยาบาลพระศรีมหาโพธิ์; 2563.
ละเอียด ปานนาค, สกาวรัตน์ พวงลัดดา, นารี เครือช้า, พัชรินทร์ ภักดีนวล. ผลของการใช้แนวปฏิบัติการพยาบาลเพื่อลดภาวะซึมเศร้าในผู้ป่วยโรคซึมเศร้า. วารสารวิชาการสาธารณสุข 2553;19:447-56.
สุวรีย์ เพชรแต่ง, คชารัตน์ ปรีชล. การพัฒนาและประเมินผลแนวปฏิบัติทางการพยาบาลเพื่อป้องกันการเกิดภาวะซึมเศร้าหลังคลอดในชุมชนตำบลหลักหก อำเภอเมือง จังหวัดปทุมธานี. วารสารพยาบาลสภากาชาดไทย 2564;14:207-20.
Soukup SM. The Center for Advanced Nursing Practice evidence-based practice model: promoting the scholarship of practice. The Nursing clinics of North America 2002;35:301–9.
ธรนินทร์ กองสุข, วิรัลพัชร กิตติธะระพันธุ์, สุนทรี ศรีโกไสย, จินตนา ลี้จงเพิ่มพูน. คู่มือการจัดทำแนวปฏิบัติทางจิตเวช. กรมสุขภาพจิต; 2558.
Schunemann HJ, Brennan S, Akl EA, Hultcrantz M, Alonso Coello P, Xia J, et al. The development methods of official GRADE articles and requirements for claiming the use of GRADE - a statement by the GRADE guidance group. J Clin Epidemiol 2023;159:79-84. doi: 10.1016/j.jclinepi.2023.05.010.
ธรณินทร์ กองสุข, สุวรรณา อรุณพงค์ไพศาล, ศุภชัย จันทร์ทอง, เบญจมาส พฤกษ์กานนท์, สุพัตรา สุขาวห, จินตนา ลี้จงเพิ่มพูน. ความเที่ยงตรงตามเกณฑ์การวินิจฉัยโรคซึมเศร้าของแบบประเมินอาการซึมเศร้า 9 คำถามฉบับปรับปรุงภาษากลาง. วารสารสมาคมจิตแพทย์แห่งประเทศไทย 2561;63:321-34.
กรมสุขภาพจิต กระทรวงสาธารณสุข. แนวปฏิบัติทางคลินิกเพื่อการบำบัดทางสังคมจิตใจผู้ป่วยโรคซึมเศร้าสำหรับพยาบาลจิตเวชในสถานบริการระดับตติยภูมิ (Clinical Practice Guideline of Psychosocial Intervention for Depressive Disorder for Psychiatric nurse in Tertiary Care) [อินเตอร์เน็ต]. 2560 [เข้าถึงเมื่อ 26 ธ.ค. 2565]. เข้าถึงได้จาก: https://www.thaidepression.com/www/58/cnpgtertiarycare.pdf
Xie Y, Wu Z, Sun L, Zhou L, Wang G, Xiao L, et al. The Effects and mechanisms of exercise on the treatment of depression. Front Psychiatry 2021;12:705559. doi: 10.3389/fpsyt.2021.705559.
ประภาส อุครานันท์, กมลทิพย์ สงวนรัมย์, สุพัตรา สุขาวห, สุภาภรณ์ ทองเบ็ญจมาศ. การทดสอบประสิทธิภาพเบื้องต้นของโปรแกรมการบำบัดด้วยการกระตุ้นพฤติกรรมในการลดอาการซึมเศร้าของผู้ป่วยโรคซึมเศร้า. การประชุมวิชาการสุขภาพจิตระดับชาติครั้งที่ 20 ประจำปี 2564 New Normal Mental health “สุขภาพจิตดีวิถีชีวิตใหม่”; 7-9 กรกฎาคม 2564; กรมสุขภาพจิต. นนทบุรี; 2564.
ไพรัตน์ ชมภูบุตร, เกษราภรณ์ เคนบุปผา, สุพัตรา สุขาวห, จินตนา ลี้จงเพิ่มพูน, หทัยรัตน์ สายมาอินทร์. การพัฒนาและผลของโปรแกรมการจัดการตนเองด้วยการเจริญสติตระหนักรู้ความคิดเพื่อป้องกันการกลับเป็นซ้ำของผู้ป่วยโรคซึมเศร้า. วารสารการพยาบาลจิตเวชและสุขภาพจิต 2565;36:117-40.
ไพรัตน์ ชมภูบุตร, จินตนา ลี้จงเพิ่มพูน, หทัยรัตน์ สายมาอินทร์, อัจฉริยาภรณ์ สุพิชญ์, สุดารัตน์ พุฒพิมพ์, สุทธยา แสงรุ่ง. โปรแกรมการจัดการตนเองเพื่อการหายทุเลาและป้องกันการกลับเป็นซ้ำสำหรับผู้ป่วยโรคซึมเศร้า. วารสารวิทยาศาสตร์สุขภาพ วิทยาลัยพยาบาลบรมราชชนนี สรรพสิทธิ ประสงค์ อุบลราชธานี 2565;6:30-48.
Polit DF, Beck CT. Nursing Research: Generating and Assessing Evidence for Nursing Practice. 9th ed. Lippincott, Williams & Wilkins: Philadelphia; 2012.
บุญใจ ศรีสถิตย์นรากูร. ระเบียบวิธีการวิจัยทางพยาบาลศาสตร์. กรุงเทพฯ: ยูแอนด์ไอ อินเตอร์ มีเดีย; 2553.
American Psychiatric Association. Diagnostic and statistical manual of mental disorders. 5th ed. Washington DC: American Psychiatric Association; 2013.
สถาบันเวชศาสตร์ผู้สูงอายุ. แบบทดสอบสภาพสมองเบื้องต้นฉบับภาษาไทย MMSE-Thai 2002 /คณะกรรมการจัดทำแบบทดสอบสภาพสมองเบื้องต้น ฉบับภาษาไทย พ.ศ.2542 สถาบันเวชศาสตร์ผู้สูงอายุ. นนทบุรี: กระทรวงสาธารณสุข; 2544.
อรุณ จิรวัฒน์กุล. สถิติทางวิทยาศาสตร์สุขภาพเพื่อการวิจัย. กรุงเทพฯ: วิทยพัฒน์; 2552. หน้า 116.
สุวรรณา อรุณพงค์ไพศาล, พูนศรี รังสีขจี, นิรมล พัจนสุนทร, สุรพล วีระศิริ, สุชาติ พหลภาคย์, ธวัชชัย กฤษณะประกรกิจ. การพัฒนาเครื่องมือคัดกรองภาวะซึมเศร้าชื่อ Khon Kaen University Depression Inventory (KKU-DI) สำหรับคนไทยในชุมชนภาคตะวันออกเฉียงเหนือ. วารสารสมาคมจิตแพทย์แห่งประเทศไทย 2549;51:330-48.
มาโนช หล่อตระกูล, ปราโมทย์ สุคนิชย์, จักรกฤษณ์ สุขยิ่ง. การพัฒนาแบบวัด Hamilton Rating Scale for Depression. วารสารสมาคมจิตแพทย์แห่งประเทศไทย 2539;41:235-46.
รณชัย คงสกนธ์, สมบัติ ศาสตร์รุ่งภัค, อวยชัย โรจนนิรันกิจ, อุไร บูรณเชฐ. การพัฒนาแบบประเมิน Montgomery Asberg Depression Rating Scale (MADRS) ฉบับภาษาไทย. วารสารสมาคมจิตแพทย์แห่งประเทศไทย 2546;48:211-9.
Train The Brain Forum Committee. Train the brain forum committee. Thai Geriatric Depression Scale-TDGS. Siriraj Hospital Gazette 1994;46:1-9.
Lotrakul M, Sumrithe S, Saipanish R. Reliability and validity of the Thai version of the PHQ-9. BMC Psychiatry 2008;8:46.
ธรณินทร์ กองสุข, ศุภชัย จันทร์ทอง, เกษราภรณ์ เคนบุปผา, สุพัตรา สุขาวห, จินตนา ลี้จงเพิ่มพูน, ศักดา ขำคม, และคณะ. ความน่าเชื่อถือและความเที่ยงตรงของแบบประเมินอาการโรคซึมเศร้าด้วย 9 คำถาม เปรียบเทียบกับแบบประเมิน Hamilton Rating Scale for Depression (HRS.D.-17). การประชุมวิชาการสุขภาพจิตนานาชาติ ครั้งที่ 9 ปี 2553; โรงแรมปริ้นซ์ พาเลซ มหานาค กรุงเทพมหานคร; 2553.
รังสิมันต์ สุนทรไชยา, ธรณินทร์ กองสุข, สุวรรณา อรุณพงค์ไพศาล, วาสินี วิเศษฤทธิ์, สุพัตรา สุขาวห, จินตนา ลี้จงเพิ่มพูน. วารสารการพยาบาลจิตเวชและสุขภาพจิต 2561;32:100-12.
American Psychiatric Association [APA]. Practice guideline for the treatment of patients with major depressive disorder (third edition) [Internet]. 2010 [cited 2022 Oct 1]. Available from: http://www.psychiatryonline.com/pracGuide/pracGuideTopic_7.aspx
อัจฉริยาภรณ์ สุพิชญ์, ไพรัตน์ ชมภูบุตร, จินตนา ลี้จงเพิ่มพูน, หทัยรัตน์ สายมาอินทร์, สุดารัตน์ พุฒพิมพ์, หทัยรัตน์ ดิษฐ์อั๊ง, และคณะ. ผลโปรแกรมการจัดการตนเองต่อการลดลงของความคิดอยากฆ่าตัวตายในผู้ป่วยโรคซึมเศร้า. โรงพยาบาลพระศรีมหาโพธิ์; 2565.
Adams EG. Treatment of depression in integrated care: Implementation of the nurse care manager. SAGE Open Nurs 2019;86:220-30. doi. 10.1177/2377960819861862.
Jiang L, Cheng L, Li X, Yan J. What should nurses do on post-stroke depression? A global systematic assessment of clinical practice guidelines. BMJ Open 2022;12:e064069. doi:10.1136/bmjopen-2022-064069.
Chantra R, Kunlaka S, Pumpith P. Effect of nursing interventions on depression treatment in depressive patients: A meta-analysis. International Journal of Public Health and Health Sciences 2019;1:11-7
Myles L, Merlo E. Elucidating the cognitive mechanisms underpinning behavioural activation. Int J Psychol Res (Medellin) 2022;15:126-32. doi: 10.21500/20112084.5400.
Farb N, Anderson A, Ravindran A, Hawley L, Irving J, Mancuso E, et al. Prevention of relapse/recurrence in major depressive disorder with either mindfulness-based cognitive therapy or cognitive therapy. J Consult Clin Psychol 2018;86:200-4. doi: 10.1037/ccp0000266.
Downloads
Published
How to Cite
Issue
Section
License
Copyright (c) 2024 Boromarajonani College of Nursing Sunpasitthiprasong

This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
บทความที่ได้รับการตีพิมพ์เป็นลิขสิทธิ์ของวารสารวิทยาศาสตร์สุขภาพ วิทยาลัยพยาบาลบรมราชชนนี สรรพสิทธิประสงค์ ข้อความที่ปรากฏในบทความแต่ละเรื่องเป็นความคิดเห็นส่วนตัวของผู้เขียนแต่ละท่านไม่เกี่ยวข้องกับวิทยาลัยพยาบาลบรมราชชนนี สรรพสิทธิประสงค์ และคณาจารย์ท่านอื่นๆ ในวิทยาลัยพยาบาลฯ ความรับผิดชอบเกี่ยวกับบทความแต่ละเรื่องผู้เขียนจะรับผิดชอบของตนเอง


