การพัฒนารูปแบบการดูแลอย่างมีส่วนร่วมสำหรับผู้สูงอายุที่มีภาวะสับสนเฉียบพลันที่เข้ารับการรักษาในโรงพยาบาล
คำสำคัญ:
รูปแบบการดูแลอย่างมีส่วนร่วม, ผู้สูงอายุ, ภาวะสับสนเฉียบพลัน, เข้ารับการรักษาในโรงพยาบาลบทคัดย่อ
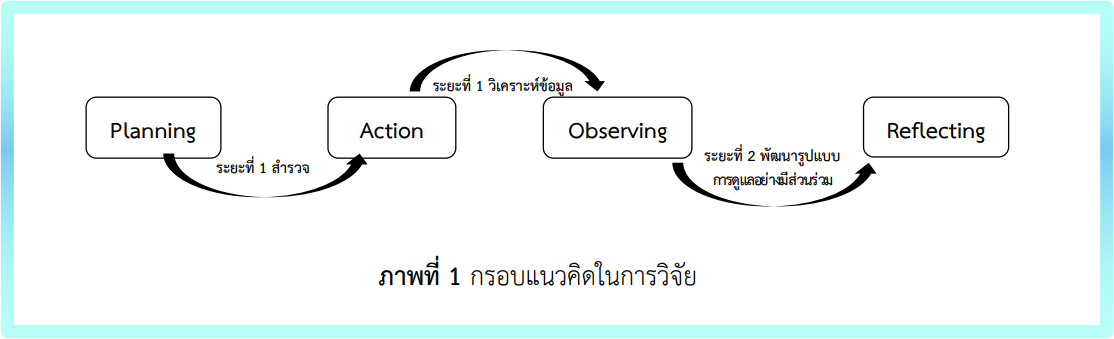
การวิจัยนี้มีวัตถุประสงค์ เพื่อศึกษาสถานการณ์ปัญหา และพัฒนารูปแบบการดูแลอย่างมีส่วนร่วมในผู้สูงอายุที่มีภาวะสับสนเฉียบพลันที่เข้ารับการรักษาในโรงพยาบาล กลุ่มตัวอย่าง คือ ผู้สูงอายุ จำนวน 19 ราย สำหรับข้อมูลเชิงปริมาณ และทีมสุขภาพ และผู้ดูแล จำนวน 30 ราย สำหรับข้อมูลเชิงคุณภาพ การศึกษาประกอบด้วย ระยะที่ 1 สำรวจ และวิเคราะห์ปัญหา เครื่องมือที่ใช้ในการวิจัย ได้แก่ แบบประเมินภาวะสับสนเฉียบพลัน แบบสอบถามความต้องการการดูแลเมื่อผู้สูงอายุพักรักษาในหอผู้ป่วย แบบสัมภาษณ์ และแบบบันทึกข้อมูล วิเคราะห์ข้อมูลเชิงปริมาณโดยสถิติเชิงพรรณนา และข้อมูลเชิงคุณภาพโดยการวิเคราะห์เนื้อหา และระยะที่ 2 พัฒนารูปแบบการดูแล โดยทีมวิจัยร่วมกับทีมสุขภาพ
ผลการวิจัย พบว่า ผู้สูงอายุในหอผู้ป่วยอายุรกรรมหญิงมีความชุกของการเกิดภาวะสับสนเฉียบพลัน ร้อยละ 31.58 กลุ่มตัวอย่างทั้งหมดมีความต้องการได้รับข้อมูลภาวะสุขภาพ คำแนะนำในการดูแลตนเอง การอำนวยความสะดวกในการติดต่อกับบุคลากร การส่งเสริมการนอนหลับ การส่งเสริมการเคลื่อนไหว และการป้องกันอุบัติเหตุ และการสนับสนุนด้านจิตใจหรือกำลังใจ ด้านประเด็นปัญหา พบว่า แนวปฏิบัติในการดูแล และจัดการภาวะสับสนเฉียบพลันยังไม่ชัดเจน รูปแบบการดูแลที่พัฒนาขึ้น ประกอบด้วย 1) การคัดแยกผู้สูงอายุ เน้นการประเมินเพื่อระบุถึงปัญหาหรือความเสี่ยง 2) การจัดการดูแลตามสภาพปัญหา 3) การประเมินอย่างถูกต้องตามความจำเป็น และ 4) การจำหน่ายผู้สูงอายุ
เอกสารอ้างอิง
American Psychiatric Association. Delirium [Internet]. 2022 [cited 2023 Dec 11]. Available from: https://www.psychiatry.org/File%20Library/Psychiatrists/Practice/DSM/DSM-5-TR/APA-DSM5TR-Delirium.pdf
Johansson YA, Bergh I, Ericsson I, Sarenmalm EK. Delirium in older hospitalized patients-signs and actions: a retrospective patient record review. BMC Geriatr 2018;18(1):43. doi: 10.1186/s12877-018-0731-5.
Jaipang C, Malathum P, Sutti N, Likitjaroen Y. Acute confusional state and management by healthcare personnel among medical elderly patients in a tertiary care hospital. Nursing Research and Innovation Journal 2020;26(2):123-37. (in Thai)
Geriatric Medicine Research Collaborative. Delirium is prevalent in older hospital inpatients and associated with adverse outcomes: results of a prospective multi-centre study on world delirium awareness day. BMC Medicine 2019;17(1):229. doi: 10.1186/s12916-019-1458-7.
Kinchin I, Mitchell E, Agar M, Trépel D. The economic cost of delirium: a systematic review and quality assessment. Alzheimer’s Association 2021;17(6):1026-41. doi: 10.1002/alz.12262.
Weng CF, Lin KP, Lu FP, Chen JH, Wen CJ, Peng JH, et al. Effects of depression, dementia and delirium on activities of daily living in elderly patients after discharge. BMC Geriatrics 2019;19(1):261. doi: 10.1186/s12877-019-1294-9.
Aldwikat RK, Manias E, Holmes AC, Tomlinson E, Nicholson P. Associations of postoperative delirium with activities of daily living in older people after major surgery: a prospective cohort study. Journal of Clinical Nursing 2023;32(19-20):7578-88. doi: 10.1111/jocn.16801.
Schmitt EM, Gallagher J, Albuquerque A, Tabloski P, Lee HJ, Gleason L, et al. Perspectives on the delirium experience and its burden: common themes among older patients, their family caregivers, and nurses. The Gerontologist 2019;59(2):327-37. doi: 10.1093/geront/gnx153.
Poulin TG, Krewulak KD, Rosgen BK, Stelfox HT, Fiest KM, Moss SJ. The impact of patient delirium in the intensive care unit: patterns of anxiety symptoms in family caregivers. BMC Health Services Research 2021;21(1):1202. doi: 10.1186/s12913-021-07218-1.
Krairit O. Delirium and dementia. In: Assantachai P, Chomwattanachai S, Niamhom S, Thongnuam N, editors. Geriatric syndrome. Bangkok: Is August; 2015. p. 61-70. (in Thai)
Wichian K, Panpanit L. Development of a clinical nursing practice guideline for delirium prevention in older patients admitting in coronary care unit, Khon Kaen hospital. The National and International Graduate Research Conference 2017; 2017 Mar 10; Khon Kaen University Hall. Khon Kaen: Khon Kaen University; 2017. p. 974-85. (in Thai)
Sogprasert S, Somboontanont W, Visavajarn P, Siritipakorn P. The effect of a clinical nursing practice guideline on prevention of delirium among hospitalized elderly patients at a university hospital. Nursing Science Journal of Thailand 2015;33(1):60-8. (in Thai)
McKenzie J, Joy A. Family intervention improves outcomes for patients with delirium: systematic review and meta-analysis. Australasian Journal on Ageing 2020;39(1):21-30. doi: 10.1111/ajag.12688.
Kemmis S, McTaggart R. The action research planner. Geelong: Deakin University; 1988.
Inouye SK, van Dyck CH, Alessi CA, Balkin S, Siegal AP, Horwitz RI. Clarifying confusion: the confusion assessment method. A new method for detection of delirium. Annals of Internal Medicine 1990;113(12):941-8. doi: 10.7326/0003-4819-113-12-941.
Wongpakaran N, Wongpakaran T, Bookamana P, Pinyopornpanish M, Maneeton B, Lerttrakarnnon P, et al. Diagnosing delirium in elderly Thai patients: utilization of the CAM algorithm. BMC Primary Care 2011;12:65. doi: 10.1186/1471-2296-12-65.
Gaglione KM. Assessing and intervening with families of CCU patients. The Nursing Clinics of North America 1984;19(3):427-32.
Iyer SB, Reeves S, Varadarajan K, Alessandrini EA. The acute care model: a new framework for quality care in emergency medicine. Clinical Pediatric Emergency Medicine 2011;12(2):91-101. doi: 10.1016/j.cpem.2011.04.002.
Zackoff MW, Iyer S, Dewan M. An overarching approach for acute care delivery: extension of the acute care model to the entire inpatient admission. Translational Pediatrics 2018;7(4):246-52. doi: 10.21037/tp.2018.09.14.
Yan GBS, Ruqi GBS, Ruiqi Yang MSN, Xiuni G. Prevalence, risk factors, and outcomes of subsyndromal delirium in older adults in hospital or long-term care settings: a systematic review and meta-analysis. Geriatric Nursing 2022;45:9-17. doi: 10.1016/j.gerinurse.2022.02.021.
Gibb K, Seeley A, Quinn T, Siddiqi N, Shenkin S, Rockwood K, et al. The consistent burden in published estimates of delirium occurrence in medical inpatients over four decades: a systematic review and meta-analysis study. Age and Ageing 2020;49(3):352-60. doi: 10.1093/ageing/afaa040.
Weldingh NM, Kirkevold M. What older people and their relatives say is important during acute hospitalisation: a qualitative study. BMC Health Services Research 2022;22(1):578. doi: 10.1186/s12913-022-07981-9.
Lim XM, Lim ZHT, Ignacio J. Nurses’ experiences in the management of delirium among older persons in acute care ward settings: a qualitative systematic review and meta-aggregation. International Journal of Nursing Studies 2022;127:104157. doi: 10.1016/j.ijnurstu.2021.104157.
Emme C. “It should not be that difficult to manage a condition that is so frequent”: a qualitative study on hospital nurses’ experience of delirium guidelines. Journal of Clinical Nursing 2020;29(15-16):2849-62. doi: 10.1111/jocn.15300.
Bull MJ, Boaz L, Sjostedt JM. Family caregivers’ knowledge of delirium and preferred modalities for receipt of information. Journal of Applied Gerontology 2016;35(7):744-58. doi: 10.1177/0733464814535484.
Kang Y, Moyle W, Cooke M, O’Dwyer S. South Korean family caregiver involvement in delirium care: a qualitative descriptive study. Journal of Gerontological Nursing 2017;43(12):44-51. doi: 10.3928/00989134-20170707-03.
ดาวน์โหลด
เผยแพร่แล้ว
รูปแบบการอ้างอิง
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2024 วารสารเกื้อการุณย์

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
















