ผลของโปรแกรมส่งเสริมโภชนาการโดยใช้สื่อสังคมออนไลน์ต่อน้ำหนักตัวที่เพิ่มขึ้นและการหายจากภาวะโลหิตจางในสตรีตั้งครรภ์วัยรุ่นที่มีภาวะโลหิตจางจากการขาดธาตุเหล็ก
คำสำคัญ:
สตรีตั้งครรภ์วัยรุ่น, น้ำหนักตัวที่เพิ่มขึ้นขณะตั้งครรภ์, ภาวะโลหิตจาง, สื่อสังคมออนไลน์, โปรแกรมส่งเสริมโภชนาการบทคัดย่อ
การวิจัยกึ่งทดลองครั้งนี้ มีวัตถุประสงค์เพื่อศึกษาผลของโปรแกรมส่งเสริมโภชนาการโดยใช้สื่อสังคมออนไลน์ต่อน้ำหนักตัวที่เพิ่มขึ้น และการหายจากภาวะโลหิตจางในสตรีตั้งครรภ์วัยรุ่นที่มีภาวะโลหิตจางจากการขาดธาตุเหล็ก กลุ่มตัวอย่างเป็นสตรีตั้งครรภ์วัยรุ่น อายุ 16 - 19 ปี อายุครรภ์ 20 - 24 สัปดาห์ ที่เข้ารับการตรวจครรภ์ โรงพยาบาลวชิรพยาบาล คัดเลือกผู้ที่มีคุณสมบัติตามเกณฑ์ จำนวน 51 ราย โดยแบ่งเป็นกลุ่มทดลอง 25 ราย และกลุ่มควบคุม 26 ราย กลุ่มทดลองได้รับโปรแกรมส่งเสริมโภชนาการโดยใช้สื่อสังคมออนไลน์ร่วมกับการพยาบาลตามปกติ ส่วนกลุ่มควบคุมได้รับการพยาบาลตามปกติ เครื่องมือวิจัย ประกอบด้วย 1) แบบสอบถามข้อมูลส่วนบุคคล และข้อมูลการตั้งครรภ์ ดัชนีความตรงตามเนื้อหา เท่ากับ 1.00 และ 2) โปรแกรมส่งเสริมโภชนาการโดยใช้สื่อสังคมออนไลน์การวิเคราะห์ข้อมูลใช้สถิติเชิงพรรณนา และสถิติไคสแควร์
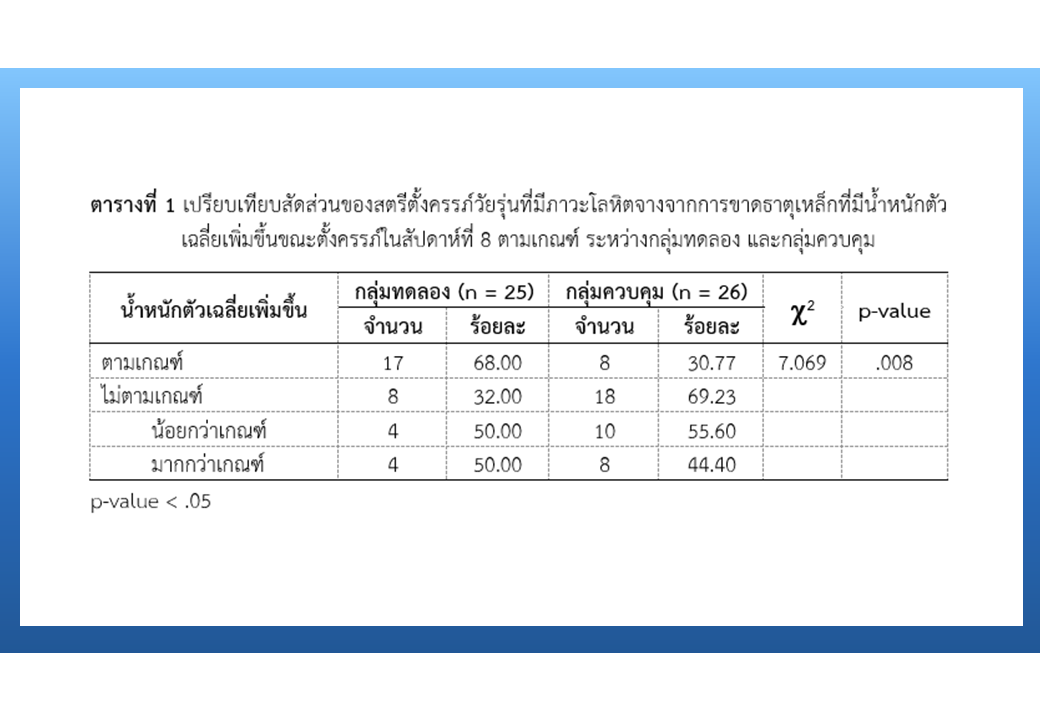
ผลการศึกษา พบว่า กลุ่มทดลองมีสัดส่วนของผู้ที่มีน้ำหนักตัวเพิ่มขึ้นขณะตั้งครรภ์ตามเกณฑ์มากกว่ากลุ่มควบคุมอย่างมีนัยสำคัญทางสถิติ ( = 7.069, p-value = .008) และมีสัดส่วนผู้ที่หายจากภาวะโลหิตจางจากการขาดธาตุเหล็กมากกว่ากลุ่มควบคุมอย่างมีนัยสำคัญทางสถิติ (
= 4.581, p-value = .032) จากผลการศึกษาครั้งนี้แสดงให้เห็นว่า โปรแกรมสามารถนำไปปรับใช้ในการปฏิบัติการพยาบาลสตรีตั้งครรภ์วัยรุ่นที่มีภาวะโลหิตจางจากการขาดธาตุเหล็กโดยเฉพาะสตรีตั้งครรภ์ในเขตเมือง
เอกสารอ้างอิง
World Health Organization. Anemia [Internet]. 2018 [cited 2020 May 7]. Available from: https://www.who.int/health-topics/anaemia#tab=tab_1
Health Data Center. Percentage of women who had anemia during pregnancy and terminated in the area of responsibility [Internet]. 2022 [cited 2022 Mar 20]. Available from: https://hdcservice.moph.go.th/hdc/reports/report.php?cat_id=46522b5bd1e06d24a5bd81917257a93c&id=9ed3d3e2961560d99f6ff49844c46235
Mtali YS, Lyimo MA, Luzzatto L, Massawe SN. Hypertensive disorders of pregnancy are associated with an inflammatory state: evidence from hematological findings and cytokine levels. BMC Pregnancy Childbirth 2019;19(1):237-46.
Lin L, Wei Y, Zhu W, Wang C, Su R, Feng H, et al. Prevalence, risk factors and associated adverse pregnancy outcomes of anemia in Chinese pregnant women: a multicenter retrospective study. BMC Pregnancy Childbirth 2018;18(1):111-9. doi: 10.1186/s12884-018-1739-8.
Smith C, Teng F, Branch E, Chu S, Joseph KS. Maternal and perinatal morbidity and mortality associated with anemia in pregnancy. Obstet Gynecol 2019;134(6):1234-44. doi: 10.1097/AOG.0000000000003557.
Yost G, Collofello B, Goba G, Koch A, Harrington A, Esmailbeigi H, et al. A novel obstetric medical device designed for autotransfusion of blood in life threatening postpartum haemorrhage. Journal of Medical Engineering and Technology 2017;41(7):515-21. doi: 10.1080/03091902.2017.1364308.
Ajepe AA, Okunade KS, Sekumade AI, Daramola ES, Beke MO, Ijasan O, et al. Prevalence and foetomaternal effects of iron deficiency anaemia among pregnant women in Lagos, Nigeria. PLoS One 2020;15(1):e0227965. doi: 10.1371/journal.pone.0227965.
Breymann C, Auerbach M. Iron deficiency in gynecology and obstetrics: clinical implications and management. Hematology, American Society of Hematology Education Program 2017;17(1):152-9. doi: 10.1182/asheducation-2017.1.152.
Biswas P, Samsuzzaman M, Chakraborty A, Das DK. Maternal anemia and low birth weight in a community development block of Purba Bardhaman, West Bengal: a retrospective cohort analysis. International Journal of Community Medicine and Public Health 2019;6(12):5250-5. doi: 10.18203/2394-6040.ijcmph20195480.
Abioye AI, McDonald EA, Park S, Ripp K, Bennett B, Wu HW, et al. Maternal anemia type during pregnancy is associated with anemia risk among offspring during infancy. Pediatric Research 2019;86(3):396-402. doi: 10.1038/s41390-019-0433-5.
Georgieff MK. Iron deficiency in pregnancy. American Journal Obstetrics Gynecology 2020;223(4):516-24. doi: 10.1016/j.ajog.2020.03.006.
Cunningham FG, Leveno KJ, Bloom SL, Hauth JC, Rouse DJ, Spong CY. Williams obstetrics. 25th ed. New York: McGraw-Hill; 2018.
Wise NJ, Cantrell MA, Hadley F, Joyce K. Development of an interactive pregnant adolescent nutrition education workshop. The Journal of Perinatal Education 2017;26(3):154-64. doi: 10.1891/1058-1243.26.3.154.
Bałanda BA, Pilewska KAB, Łepecka KC, Stadnicka G, Dobrowolska B. Attitudes of teenage mothers towards pregnancy and childbirth. International Journal of Environmental Research and Public Health 2020;17(4):1411. doi: 10.3390/ijerph17041411.
Institute of Medicine. Weight gain during pregnancy: reexamining the guidelines. Washington (DC): National Academies Press (US); 2009.
Camaschella C. Iron deficiency. Blood 2019;133(1):30-9. doi: 10.1182/blood-2018-05815944.
Pender NJ, Murdaugh CL, Parsons MA. Health promotion in nursing practice. 6th ed. Boston: Pearson; 2011.
Pipatkul W, Sinsuksai N, Phahuwatanakorn W. Effects of a nutrition and iron supplement promoting program on iron deficiency anemia in pregnant women. Journal of Nursing Science 2015;33(1):69-76. (in Thai)
Seaharattanapatum B, Sinsuksai N, Phumonsakul S, Chansatitporn N. Effectiveness of balanced diet-iron supplement program among pregnant women with anemia: a quasi-experimental study. Pacific Rim International Journal Nursing Research 2021;25(4):653-65.
Boonjeem W, Xuto P, Supavititpatana B. Effect of dietary promotion through self-monitoring program on gestational weight gain of pregnant women. Journal of Nursing and Healt Care 2019;37(4):177-85. (in Thai)
Ministry of Digital Economy and Society. Thailand internet user behavior 2020. Bangkok: Ministry of Digital Economy and Society; 2020.
Carr CT, Hayes RA. Social media: defining, developing, and divining. Atlantic Journal of Communication 2015;23(1):46-65. doi: 10.1080/15456870.2015.972282.
Waring ME, Simas TAM, Oleski J, Xiao RS, Mulcahy JA, May CN, et al. Feasibility and acceptability of delivering a postpartum weight loss intervention via Facebook: a pilot study. Journal of Nutrition Education and Behavior 2018;50(1):70-4. doi: 10.1016/j.jneb.2017.09.025.
Talebi E, Mohaddesi H, Vahabzadeh D, Rasuli J. Examining the influence of social media education through mobile-phone on the change in physical activity behavior of pregnant women. BMC Women's Health 2021;22(1):152. doi: 10.1186/s12905-022-01725-x.
Abujilban S, Hatamleh R, Al-Shuqerat S. The impact of a planned health educational program on the compliance and knowledge of Jordanian pregnant women with anemia. Women and Health 2019;59(7):748-59. doi: 10.1080/03630242.2018.1549644.
Imani-Nasab MH, Ardalan A, Cheraghi N, Asadi-Piri Z, Ebrahimzadeh F, Bastami F. Application of the health promotion model to predict breakfast consumption among adolescent girls: a structural equation modeling approach. Journal of Education and Community Health 2022;9(1):39-46. doi: 10.34172/jech.2022.7.
Ratinthorn A. Continuity of care: the core of quality improvement in midwifery practice. Bangkok: Faculty of Nursing Mahidol University; 2017. (in Thai)
Jittitaworn W. Adverse perinatal outcomes and models of maternity care for Thai adolescent pregnant women: a mixed methods study (Dissertation). Sydney: University of Technology Sydney; 2019.
Phanwattana P. Factors influencing consumption of CP ready meals by people in Bang Kapi Area. Journal of Community Development and Life Quality 2020;7(2):215-25. (in Thai)
Kulandaivelu Y, Hamilton J, Banerjee A, Gruzd A, Patel B, Stinson J. Social media interventions for nutrition education among adolescents: scoping review. JMIR Pediatrics and Parenting 2023;20(6):e36132. doi: 10.2196/36132.
ดาวน์โหลด
เผยแพร่แล้ว
รูปแบบการอ้างอิง
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2023 วารสารเกื้อการุณย์

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
















