ผลของโปรแกรมการจัดการการนอนไม่หลับต่อความรุนแรงของอาการนอนไม่หลับ และคุณภาพการนอนหลับของนักศึกษาพยาบาล
คำสำคัญ:
นักศึกษาพยาบาล, การนอนไม่หลับ, การจัดการการนอนไม่หลับบทคัดย่อ
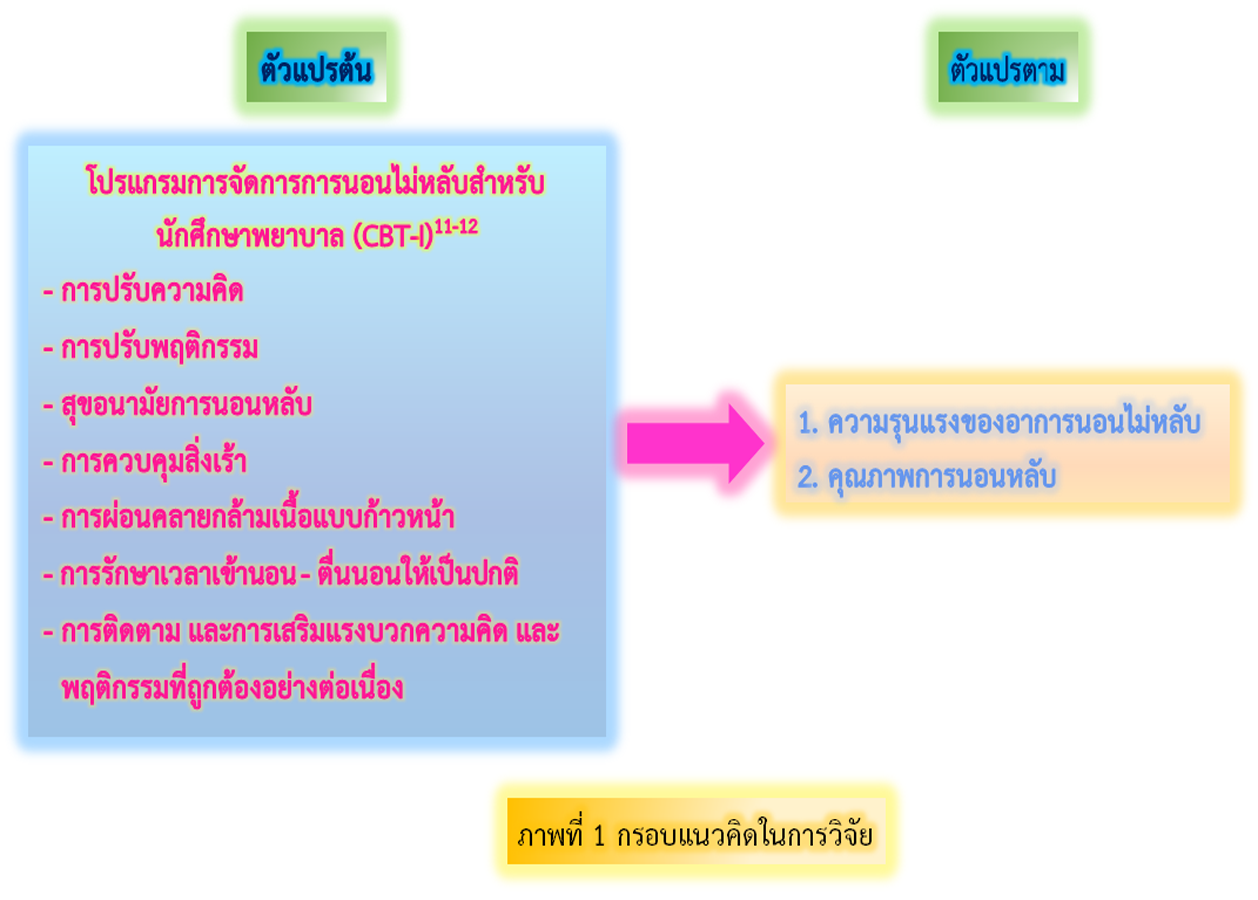
การวิจัยกึ่งทดลองชนิดสองกลุ่ม วัดก่อนและหลังการทดลองนี้ มีวัตถุประสงค์เพื่อศึกษาผลของโปรแกรมการจัดการการนอนไม่หลับต่อความรุนแรงของอาการนอนไม่หลับ และคุณภาพการนอนหลับของนักศึกษาพยาบาล กลุ่มตัวอย่างเป็นนักศึกษาพยาบาลชั้นปีที่ 1 - 3 จำนวน 52 คน ได้รับการคัดกรอง พร้อมทั้งสุ่มเข้ากลุ่มทดลอง และกลุ่มควบคุม กลุ่มละ 26 คน กลุ่มควบคุมได้รับการดูแลตามปกติ กลุ่มทดลองได้รับโปรแกรมการจัดการการนอนไม่หลับตามแนวคิดการคิดรู้ และพฤติกรรมบำบัดสำหรับการนอนไม่หลับ มีค่าความตรงตามเนื้อหา เท่ากับ .90 ดำเนินกิจกรรมตามโปรแกรมฯ เป็นระยะเวลา 4 สัปดาห์เก็บข้อมูลในสัปดาห์ที่ 1, 4 และ 8 โดยใช้แบบประเมินความรุนแรงของอาการนอนไม่หลับ และแบบประเมินคุณภาพการนอนหลับของพิตต์สเบิร์กฉบับภาษาไทย มีค่าความเชื่อมั่น เท่ากับ .97 และ .80 ตามลำดับ วิเคราะห์ข้อมูลโดยใช้สถิติเชิงพรรณนา และการทดสอบค่าที
ผลการวิจัย พบว่า กลุ่มทดลองหลังได้รับโปรแกรมการจัดการการนอนไม่หลับ มีค่าเฉลี่ยความรุนแรงของอาการนอนไม่หลับน้อยกว่ากลุ่มควบคุม อย่างมีนัยสำคัญทางสถิติ (t-test = 4.970, p-value < .05) และมีค่าเฉลี่ยความรุนแรงของอาการนอนไม่หลับน้อยกว่าก่อนได้รับโปรแกรมฯ อย่างมีนัยสำคัญทางสถิติ (t-test = 7.239, p-value < .05) กลุ่มทดลองหลังได้รับโปรแกรมฯ มีค่าเฉลี่ยคุณภาพการนอนหลับที่ดีมากกว่ากลุ่มควบคุม อย่างมีนัยสำคัญทางสถิติ (t-test = 6.609, p-value < .05) และมีค่าเฉลี่ยคุณภาพการนอนหลับที่ดีมากกว่าก่อนได้รับโปรแกรมฯ อย่างมีนัยสำคัญทางสถิติ (t-test = 6.775, p-value < .05) ผลการวิจัยนี้ สนับสนุนว่าโปรแกรมการจัดการการนอนไม่หลับสามารถลดความรุนแรงของการนอนไม่หลับ และเพิ่มประสิทธิภาพการนอนหลับที่ดี จึงควรนำโปรแกรมนี้ไปปรับใช้ในการจัดการการนอนไม่หลับในนักศึกษาพยาบาล และนักศึกษาระดับอุดมศึกษาได้
เอกสารอ้างอิง
Santos TC, Martino MM, Sonati JG, Faria ALD, Nascimento EF. Sleep quality and chronotype of nursing students. Acta Paulista de Enfermagem 2016;29(6):658-63.
Angelone AM, Mattei A, Sbarbati M, Orio FD. Prevalence and correlates for self-reported sleep problems among nursing students. Journal of Preventive Medicine and Hygiene 2011;52(4):201-8.
Silva M, Chaves C, Duarte J, Amaral O, Ferreira M. Sleep quality determinants among nursing students. Procedia - Social and Behavioral Sciences 2016;217:999-1007.
Butsathon N, Luvira V, Nonjui P, Deenok P, Aunruean W. Sleep pattern among students in Khon Kaen university. Srinagarind Medical Journal 2020;35(3):332-9. (in Thai)
Arayasinlapathon N, Somkumlung P, Seelawut P, Phoobunerb J, Mulmuangsaen J. Factors affecting sleep quality among nursing students in one college of nursing. Journal of Phrapokklao Nursing College 2017;28(1):38-50. (in Thai)
Thomas CM, McIntosh CE, Lamar RA, Allen RL. Sleep deprivation in nursing students: the negative impact for quality and safety. Journal of Nursing Education and Practice 2017;7(5):87-93.
Nunchai J, Kraisree N, Somboon L, Tongswat T. Factors predicting sleep quality among nursing students. Nursing Journal 2017;44 Suppl 2:S49-59. (in Thai)
Menon B, Karishma HP, Mamatha IV. Sleep quality and health complaints among nursing students. Annals of Indian Academy of Neurology 2015;18(3):363-4.
Spielman AJ. Assessment of insomnia. Clinical Psychology Review 1986;6(1):11-25.
Gunes Z, Arslantas H. Insomnia in nursing students and related factors: a cross-sectional study. International Journal of Nursing Practice 2017;23(5):e12578.
Morin CM, Espie CA. Insomnia: a clinical guide to assessment and treatment. Boston, MA: Springer; 2003.
Morin CM, Bootzin RR, Buysse DJ, Edinger JD, Espie CA, Lichstein KL. Psychological and behavioral treatment of insomnia: update of the recent evidence (1998-2004). Sleep 2006;29(11):1398-414.
Perlis ML, Jungquist C, Smith MT, Posner D. Cognitive behavioral treatment of insomnia: a session-by-session guide. 2nd ed. New York: Springer; 2008.
Buysse DJ, Ancoli-Israel S, Edinger JD, Lichstein KL, Morin CM. Recommendations for a standard research assessment of insomnia. Sleep 2006;29(9):1155-73.
Keawphang P, Jitpanya C. Relationship between selected factors related to insomnia in adult cancer patients. Journal of Nursing Science Chulalongkorn University 2006;18(2):33-46. (in Thai)
Department of Mental Health. Patient health questionnaire 2q, 9q, & 8q. 2020 [Internet]. 2020 [cited 2021 May 16]. Available from: https://www.dmh.go.th/test/download/files/2Q%209Q%208Q%20(1).pdf (in Thai)
Faul F, Erdfelder E, Lang AG, Buchner A. G*power 3: a flexible statistical power analysis program for the social, behavioral, and biomedical sciences. Behavior Research Methods 2007;39(2):175-91.
Choojit K, Jitpanya C, Chimluang J. The effect of sleep behavioral modification program on insomnia in heart failure patients. Journal of The Royal Thai Army Nurses 2018;19 Suppl 4:S184-92. (in Thai)
Department of Psychiatry, Faculty of Medicine Chulalongkorn University. Relaxation technique [Internet]. 2017 [cited 2021 Apr 16]. Available from: https://www.youtube.com/watch?v=LGhvHGJ8j1c (in Thai)
Sitasuwan T, Bussaratid S, Ruttanaumpawan P, Chotinaiwattarakul W. Reliability and validity of the Thai version of the Pittsburgh sleep quality index. Journal of the Medical Association of Thailand 2014;97 Suppl 3:S57-67. (in Thai)
Moked Z, Tzischinsky O, Shochat T. 0374 Group cognitive behavioral therapy for insomnia (GCBT-I) and predisposing factors in college students. Sleep 2017;40 Suppl 1:S139.
Miller MB, Deroche CB, Freeman LK, Park CJ, Hall NA, Sahota PK, et al. Cognitive behavioral therapy for insomnia among young adults who are actively drinking: a randomized pilot trial. Sleep 2021;44(2):zsaa171.
Chang YP, Pereira T, Salinas A, Or HY, Morales M, Le ML. Effects of an email delivered cognitive behavioral therapy for insomnia in college students. Perspectives in Psychiatric Care 2021;57(4):1685-92.
Sulistyawati E, Allenidekania A, Gayatri D. Effect of progressive muscle relaxation on sleep quality and side effects of chemotherapy in children with cancer: randomized clinical trial. Open Access Macedonian Journal of Medical Sciences 2021;9(T4):300-8.
Karnchanakomate J, Wongsawat P. Effectiveness of a self-management promotion program on quality of sleep in students university. Journal of Medicine and Health Sciences 2019;26(2):22-35. (in Thai)
ดาวน์โหลด
เผยแพร่แล้ว
รูปแบบการอ้างอิง
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2022 วารสารเกื้อการุณย์

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
















