กลุ่มอาการโปรตีนรั่วในปัสสาวะชนิด Membranous Nephropathy ในผู้ป่วยที่มีภาวะเซลล์ต้นกำเนิดใหม่ต่อต้านร่างกายแบบเรื้อรังภายหลังการปลูกถ่ายเซลล์ต้นกำเนิดจากเม็ดเลือดของผู้อื่น: รายงานผู้ป่วยและการทบทวนวรรณกรรม
Main Article Content
บทคัดย่อ
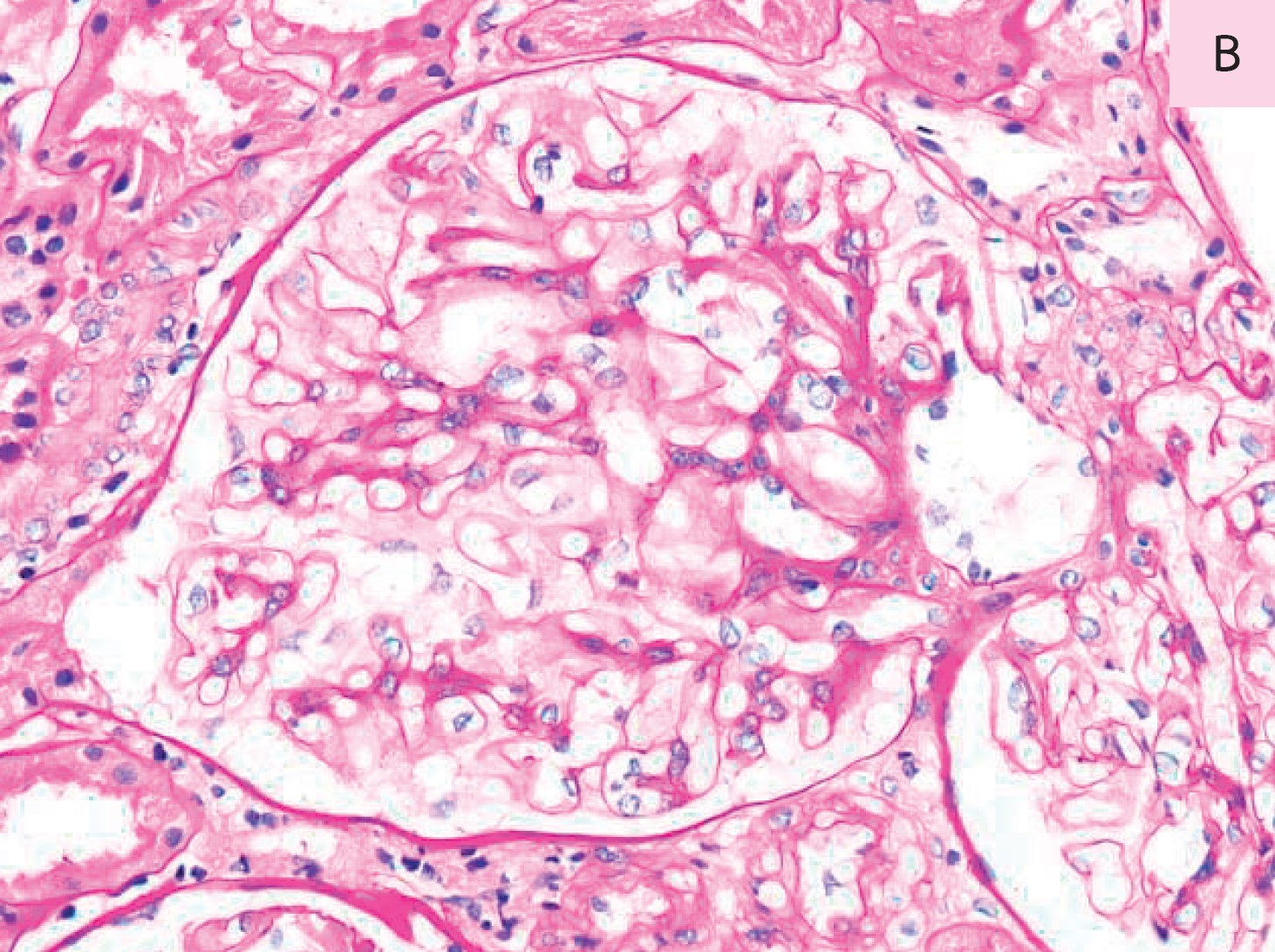
การปลูกถ่ายเซลล์ต้นกำนิดเม็ดเลือด (hematopoietic stem cell transplant; HSCT) ปัจจุบันเป็นหนึ่งในวิธีการรักษาโรคที่เกิดจากความผิดปกติของระบบโลหิตได้อย่างมีประสิทธิภาพ และมีการใช้กันอย่างแพร่หลายมากขึ้นทั้งในโรคเลือดที่เกิดจากมะเร็งและโรคเลือดอื่นๆ แม้ว่าวิธีการรักษาดังกล่าวจะให้ผลลัพธ์ในการรักษาที่ดีต่อผู้ป่วย แต่พบว่ามีภาวะแทรกซ้อนหลากหลายเกิดขึ้นได้ระหว่างการทำ HSCT โดยภาวะแทรกซ้อนหนึ่งที่ที่มีความรุนแรงและอาจนำไปสู่การเสียชีวิตได้ คือ ภาวะเซลล์ของผู้บริจาคทำปฏิกิริยาต่อเซลล์ร่างกายของผู้ป่วย (graft versus host disease; GVHD) ภาวะ GVHD นี้สามารถเกิดได้ทั้งแบบเฉียบพลันและแบบเรื้อรัง โดยแบบเฉียบพลันมักเกิดภายใน 7-100 วันแรก และแบบเรื้อรังมักเกิดภายหลัง 100 วันหลังการทำ HSCT ภาวะดังกล่าวมีผลกระทบต่อหลายระบบในร่างกายรวมไปถึงไต ผู้ป่วยมักจะมีอาการแสดงแบบไตอักเสบ (nephritis) หรือแบบโปรตีนรั่วในปัสสาวะ (nephrotic) เป็นที่น่าสนใจว่าแม้ว่า membranous nephropathy จะมีอุบัติการณ์ของโรคค่อนข้างต่ำ แต่พบว่าเป็นโรคในกลุ่มโรคโกลเมอรูลัสที่พบได้มากที่สุดหลังการทำ HSCT นอกจากนี้ การเกิด membranous nephropathy ยังสัมพันธ์กับภาวะ GVHD สาเหตุเชื่อว่าเกิดจากความผิดปกติของระบบภูมิคุ้มกันทั้ง B cell และ T cell ทำให้เกิดการสร้าง autoantibodies ต่อโกลเมอรูลัสของผู้ที่ได้รับการปลูกถ่ายเซลล์ต้นกำเนิด การรักษาขึ้นอยู่กับความรุนแรงของโรค หากโรคมีความรุนแรงมากแนะนำให้ใช้ยา rituximab เป็นยาตัวแรก และใช้ cyclosporine หรือ tacrolimus ร่วมกับการให้สเตียรอยด์เป็นยาในลำดับถัดไป
Article Details

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
บทความนี้ตีพิมพ์ภายไต้การอนุญาต CC BY-NC-ND 4.0 ซึ่งอนุญาตให้สามารถใช้บทความนี้พื่อวัตถุประสงค์ใดๆ ก็ตามที่ไม่ใช่เชิงพาณิชย์ โดยต้องมีการอ้างถึงที่มาของบทความอย่างครบถ้วน ใครก็ตามสามารถคัดลอกและแจกจ่ายทุกส่วนของบทความนี้โดยไม่ต้องขออนุญาตจากผู้ประพันธ์หรือสมาคมโรคไตแห่งประเทศไทย
เอกสารอ้างอิง
Jagasia M, Arora M, Flower ME, Chao NJ, MaCarthy PL, Cutler CS, et al. Risk factors for acute GVHD and survival after hematopoietic cell transplantation. Blood 2012;119(1):296-307.
Lee SE, Cho BS, Kim JH, Yoon JH, Shin SH, Yahng SA, et al. Risk and prognosis factors for acute GVHD base on NIH consensus criteria. Bone Marrow Transplant 2013;48(4):587-92.
Styczynski J, Tridello G, Kosler L, Iacobelli S, von Biezen A, von dear Werf S, et al. Death after hematopoietic stem cell transplantation: changes over calendar year time, infections and associated factors. Bone Marrow Transplant 2020;55: 126–36.
Terrier B, Delmas Y, Hummel A, Presne C, Glowacki F, Knebelmann B, et al. Post-allogeneic haematopoietic stem cell transplantation membranous nephropathy: clinical presentation, outcome and pathogenic aspects. Nephrol Dial Transplant. 2007;22:1369–76.
Srinivasan R, Balow JE, Sabnis S, Lundquist A, Igarashi T, Takahashi Y, et al. Nephrotic syndrome: an under-recognised immune-mediated complication of non-myeloablative allogeneic haematopoietic cell transplantation. Br J Haematol 2005;131(1):74-9.
Beyar-Katz O, Davila EK, Zuckerman T, Fineman R, Haddad N, Okasha D, et al. Adult nephrotic syndrome after hematopoietic stem cell transplantation: renal pathology is the best predictor of response to therapy. Biol Blood Marrow Transplant 2016;22(6):975-81.
Ferrara JLM, Levine JE. A new approach to therapy for acute GVHD. Cell Ther Transplant 2008;1:25-27.
Blazer BR, Murphy W, Abedi M. Advances in graft-versushost disease biology and therapy. Nat Rev Immunol 2012;12(6): 443–58.
Jagasia MH, Greinix HT, Arora M, William KM, Wolff D, Cowan EW, et al. National institutes of health consensus development project on criteria for clinical trials in chronic graft versus host disease: the 2014 diagnosis and staging working group report. Biol Blood Marrow Transplant 2015;21(3):389–401.
Brukamp K, Doyle Am, Bloom RD, Bunin N, Tomaszewski JE, Cizman B, et al. Nephrotic syndrome after hematopoietic cell transplantation: do glomerular lesions represent renal graft-versus-host disease? Clin J Am Soc Nephrol 2006;1(4):685–94.
Abudayyeh A, Truong LD, Beck LH, Weber DM, Rezvani K, Abdelrahim M, et al. Membranous nephropathy in autologous hematopoietic stem cell transplant: autologous graft-versus-host disease or autoimmunity induction. Clin Kidney J 2015;8(4):440–4.
Nicola P, Tendas A, Luo X, Catalans G, Scaramucci L, Cupelli L, et al. The management of membranous glomerulopathy in allogeneic stem cells transplantation: updated literature. Cardiovas Hematol Agents Med Chem 2013;11(1):67-76.
Nasr SH, Leung N, Said SM, Alkhateeb H, Madden BJ, Charlesworth MC, et al. Membranous nephropathy with extensive tubular basement membrane deposits following allogeneic hematopoietic cell transplant: a report of 5 cases. Am J Kidney Dis 2021 Sep 8;S0272-6386(21):840-4.
doi: 10.1053/j.ajkd.2021.07.021.
Wong E, Lasica M, He SZ, Bajel A, Robert AW, Mason KD, et al. Nephrotic syndrome as a complication of chronic graft-versus-host disease after allogeneic haemopoietic stem cell transplantation. Intern Med J 2016;46(6):737-41.
Ratanatharathorn V, Ayash L, Reynolds C, Silver S, Reddy P, Becker M, et al. Treatment of chronic graft-versus-host disease with anti-CD20 chimeric monoclonal antibody. Biol Blood Marrow Transplant 2003;9(8):505-11.
Vischini G, Cudillo L, Ferrannini M, Daniele ND, Cerretti R, Becker M, et al. Rituximab in post allogeneic hematopoietic stem cell transplantation membranous nephropathy: a case report. J Nephrol 2009;22(1):160-3.
Mattei D, Sorasio R, Guarnieri A, Marazzi F, Formica M, Fortunato M, et al. Long-term results of rituximab treatment for membranous nephropathy after allogeneic hematopoietic SCT: a case report. Bone Marrow Transplant 2010;45(6):1111-2.
Stylianou K, Stratakis S, Mavroeidi V, Petrakis I, Xydakis D, Vardaki E, et al. Membranous nephropathy and lupus-like syndrome after hematopoietic cell transplantation: a case report. J Med Care Rep 2010;4:303. doi: 10.1186/1752-1947-4-303.