รายงานข้อมูลประจำปี 2566 จากทะเบียนบำบัดทดแทนไตแห่งประเทศไทย: ระบาดวิทยาในผู้ป่วยบำบัดทดแทนไตรายใหม่
Main Article Content
บทคัดย่อ
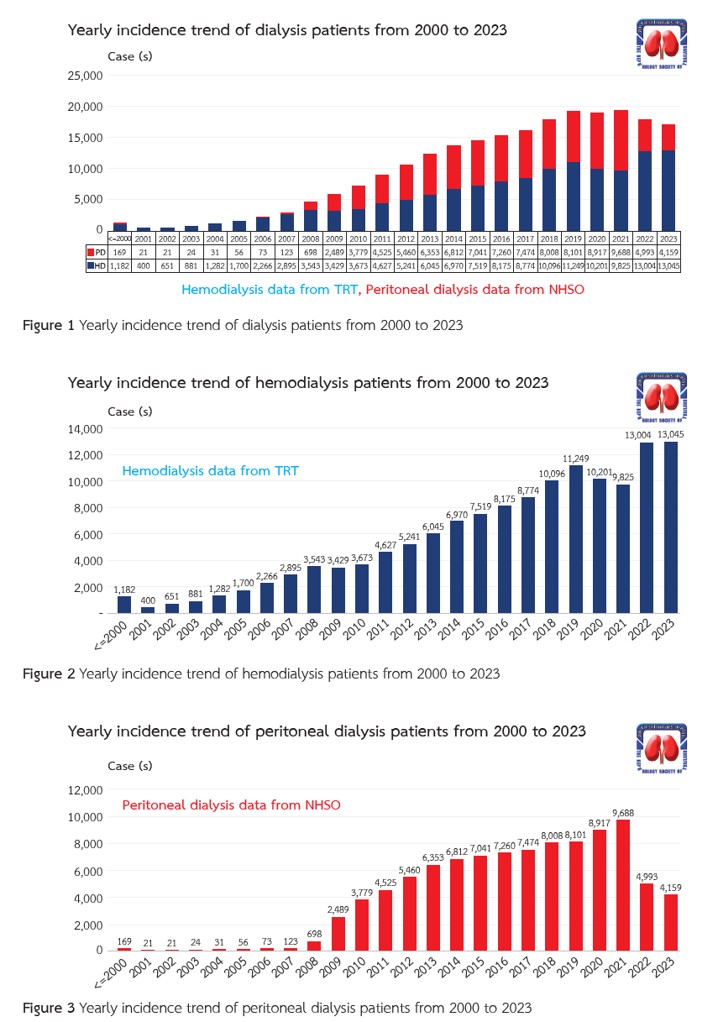
การศึกษานี้นำเสนอการวิเคราะห์ข้อมูลจากทะเบียนการรักษาทดแทนไตของประเทศไทย ซึ่งเน้นถึงแนวโน้ม ความท้าทาย และโอกาสในการจัดการโรคไตเรื้อรังระยะสุดท้าย และการให้บริการการรักษาทดแทนไตในประเทศไทย ตั้งแต่ปี พ.ศ. 2543 ถึง 2566 พบว่า มีการเพิ่มขึ้นของอัตราการรักษาด้วยการฟอกไต โดยในปี พ.ศ. 2566 มีผู้ป่วยใหม่เริ่มการฟอกเลือดจำนวน 13,045 ราย ในขณะที่การเริ่มต้นการฟอกไตทางช่องท้องลดลงประมาณครึ่งหนึ่งเมื่อเทียบกับปี พ.ศ. 2564 โรคไตจากเบาหวานและความดันโลหิตสูงเป็นสาเหตุหลักของโรคไตเรื้อรังระยะสุดท้าย ซึ่งคิดเป็นมากกว่าร้อยละ 80 ของผู้ป่วยทั้งหมด แม้ภาระโรคจะเพิ่มขึ้น แต่ยังมีช่องว่างที่สำคัญในการดูแล เช่น ปัญหาการเข้าถึงการเตรียมหลอดเลือดสำหรับฟอกไต ความไม่เพียงพอในการฟอกไต อัตราการปลูกถ่ายไตยังคงต่ำ โดยมีผู้ป่วยเพียงส่วนน้อยที่ลงทะเบียนในรายชื่อรอการปลูกถ่าย แนวโน้มการเกิดภาวะทุพโภชนาการ และอัตราการฉีดวัคซีนที่ต่ำในผู้ป่วยที่ฟอกไต อัตราการเสียชีวิตในผู้ป่วยที่เริ่มฟอกไตใหม่ในปี พ.ศ. 2566 อยู่ที่ร้อยละ 3.6 โดยโรคหัวใจและการติดเชื้อเป็นสาเหตุหลักของการเสียชีวิต การวิเคราะห์นี้เน้นย้ำถึงความจำเป็นเร่งด่วนในการดำเนินการแทรกแซงเฉพาะด้านในการจัดการความดันโลหิตสูง การควบคุมเบาหวาน และการป้องกันการติดเชื้อ รวมถึงการเพิ่มการเข้าถึงการปลูกถ่ายไตและการฉีดวัคซีน ผลการศึกษานี้ให้ข้อมูลสำคัญในการพัฒนาแนวทางนโยบายและการปรับปรุงคุณภาพการดูแลโรคไตเรื้อรังระยะสุดท้ายในประเทศไทย
Article Details

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
บทความนี้ตีพิมพ์ภายไต้การอนุญาต CC BY-NC-ND 4.0 ซึ่งอนุญาตให้สามารถใช้บทความนี้พื่อวัตถุประสงค์ใดๆ ก็ตามที่ไม่ใช่เชิงพาณิชย์ โดยต้องมีการอ้างถึงที่มาของบทความอย่างครบถ้วน ใครก็ตามสามารถคัดลอกและแจกจ่ายทุกส่วนของบทความนี้โดยไม่ต้องขออนุญาตจากผู้ประพันธ์หรือสมาคมโรคไตแห่งประเทศไทย
เอกสารอ้างอิง
Thurlow JS, Joshi M, Yan G, Norris KC, Agodoa LY, Yuan CM, et al. Global Epidemiology of End-Stage Kidney Disease and Disparities in Kidney Replacement Therapy. Am J Nephrol 2021;52(2):98-107. doi: 10.1159/000514550.
United States Renal Data System. 2023 USRDS Annual Data Report: Epidemiology of kidney disease in the United States. National Institutes of Health, National Institute of Diabetes and Digestive and Kidney Diseases, Bethesda, MD, 2023.
Kanjanabuch T, Takkavatakarn K. Global Dialysis Perspective: Thailand. Kidney360 2020;1(7):671-5. doi: 10.34067/KID.0000762020.
Chuengsaman P, Kasemsup V. PD First Policy: Thailand’s Response to the Challenge of Meeting the Needs of Patients With End-Stage Renal Disease. Semin Nephrol 2017;37(3):287-95. doi: 10.1016/j.semnephrol.2017.02.008.
Premprasong A, Nata N, Tangwonglert T, Supasyndh O, Satirapoj B. Risk factors associated with mortality among patients on maintenance hemodialysis: The Thailand Renal Replacement Therapy registry. Ther Apher Dial 2024;28(6):839-54. doi: 10.1111/1744-9987.14166.
Jirapanakorn S, Witthayapipopsakul W, Kusreesakul K, Lakhotia D, Tangcharoensathien V, Suphanchaimat R. All-cause excess mortality among end-stage renal disease (ESRD) patients during the COVID-19 pandemic in Thailand: a cross-sectional study from a national-level claims database. BMJ Open 2024;14(1):e081383. doi: 10.1136/bmjopen-2023-081383.
Noppakun K, Tantraworasin A, Khorana J, Nochaiwong S, Vongsanim S, Narongkiatikhun P, et al. Survival rates in comprehensive conservative care compared to dialysis therapy in elderly end-stage kidney disease patients: a propensity score analysis. Ren Fail 2024;46(2):2396448. doi: 10.1080/0886022X.2024.2396448.
Cha’on U, Tippayawat P, Sae-Ung N, Pinlaor P, Sirithanaphol W, Theeranut A, et al. High prevalence of chronic kidney disease and its related risk factors in rural areas of Northeast Thailand. Sci Rep 2022;12(1):18188. doi: 10.1038/s41598-022-22538-w.
Ong-Ajyooth L, Vareesangthip K, Khonputsa P, Aekplakorn W. Prevalence of chronic kidney disease in Thai adults: a national health survey. BMC Nephrol 2009;10:35. doi: 10.1186/1471-2369-10-35.
Nata N, Rangsin R, Supasyndh O, Satirapoj B. Impaired Glomerular Filtration Rate in Type 2 Diabetes Mellitus Subjects: A Nationwide Cross-Sectional Study in Thailand. J Diabetes Res 2020;2020:6353949. doi: 10.1155/2020/6353949.
Ophascharoensuk, V., & Peerapornratana, S. Executive Summary of the 2022 Thailand Hemodialysis Clinical Practice Guideline. Journal of the Nephrology Society of Thailand, 2003: 29(4), 289–300. .
Ikizler TA, Burrowes JD, Byham-Gray LD, Campbell KL, Carrero JJ, Chan W, et al. KDOQI Clinical Practice Guideline for Nutrition in CKD: 2020 Update. Am J Kidney Dis 2020;76(3 Suppl 1):S1-S107. doi: 10.1053/j.ajkd.2020.05.006.
Kilpatrick RD, McAllister CJ, Kovesdy CP, Derose SF, Kopple JD, Kalantar-Zadeh K. Association between serum lipids and survival in hemodialysis patients and impact of race. J Am Soc Nephrol 2007;18(1):293-303. doi: 10.1681/ASN.2006070795.
Timofte D, Tanasescu MD, Balcangiu-Stroescu AE, Balan DG, Tulin A, Stiru O, et al. Dyselectrolytemia-management and implications in hemodialysis (Review). Exp Ther Med 2021;21(1):102. doi: 10.3892/etm.2020.9534.
Aiumtrakul N, Wiputhanuphongs P, Supasyndh O, Satirapoj B. Hyperuricemia and Impaired Renal Function: A Prospective Cohort Study. Kidney Dis (Basel) 2021;7(3):210-8. doi: 10.1159/000511196.
Zawada AM, Carrero JJ, Wolf M, Feuersenger A, Stuard S, Gauly A, et al. Serum Uric Acid and Mortality Risk Among Hemodialysis Patients. Kidney Int Rep 2020;5(8):1196-206. doi: 10.1016/j.ekir.2020.05.021.
Van Buren PN, Toto R. Hypertension in diabetic nephropathy: epidemiology, mechanisms, and management. Adv Chronic Kidney Dis 2011;18(1):28-41. doi: 10.1053/j.ackd.2010.10.003.
Young EW, Wang D, Kapke A, Pearson J, Turenne M, Robinson BM, et al. Hemoglobin and Clinical Outcomes in Hemodialysis: An Analysis of US Medicare Data From 2018 to 2020. Kidney Med 2023;5(2):100578. doi: 10.1016/j.xkme.2022.100578.
Mukherjee T, Devi G, Geetha S, Anchan NJ, Sankarasubbaiyan S. A Comparison of Practice Pattern and Outcome of Twice-weekly and Thrice-weekly Hemodialysis Patients. Indian J Nephrol 2017;27(3):185-9. doi: 10.4103/0971-4065.202844.
Mendonca S, Bhardwaj S, Sreenivasan S, Gupta D. Is Twice-weekly Maintenance Hemodialysis Justified? Indian J Nephrol 2021;31(1):27-32. doi: 10.4103/ijn.IJN_338_19.
Akoh JA. Use of permanent dual lumen catheters for long-term haemodialysis. Int Surg 1999;84(2):171-5.
Mailloux LU, Bellucci AG, Wilkes BM, Napolitano B, Mossey RT, Lesser M, et al. Mortality in dialysis patients: analysis of the causes of death. Am J Kidney Dis 1991;18(3):326-35. doi: 10.1016/s0272-6386(12)80091-6.122